| Саратовский военно-медицинский институт
Кафедра терапии
Курсовая работа
Тема : Потемнение кожных покровов
Нач.кафедры
проф. п-к м/сл Парфенюк В.К.
Научный руководитель :
асс. каф. Брилль Л.Д.
Выполнила :
слушатель 7 курса
1 терапевтической группы
л-т м/сл Оноприенко Н.В.
г. Саратов 2000 год.
СТРОЕНИЕ И ФУНКЦИИ КОЖИ
Кожа образует внешний покров организма, площадь которого у взрослого человека достигает 1,5-2 м2
. Из производных кожи у человека имеется потовые и сальные железы, волосы и ногти.
Кожа выполняет различные функции. Она защищает подлежащие ткани организма от повреждений. Здоровая кожа непроницаема для микроорганизмов, многих ядовитых и вредных веществ. Кожа участвует в водно-солевом, а также в тепловом обмене с внешней средой. В коже под действием ультрафиолетовых лучей синтезируется витамин Д. Наличие в коже обильной сосудистой сети и артериовенулярных анастомозов определяет ее значение как депо крови. Благодаря обильной иннервации кожный покров представляет собой огромное рецепторное поле, в котором сосредоточены осязательные, температурные и болевые нервные окончания.
Кожа состоит из двух частей: эпителиальной (эпидермиса) и соединительнотканной (дерма). С подлежащими тканями организма кожа соединяется слоем подкожной клетчатки (см. рисунок).
Эпидермис представлен многослойным плоским ороговевающим эпителием. Толщина его колеблется от 0,03 до 1,5 мм и более. Он состоит из многих десятков слоев клеток, которые объединены в 5 основных слоев : базальный, шиповатый, зернистый, блестящий и роговой.
Дерма или собственно кожа, имеет толщину от 0,5 до 5 мм. Дерма делится на два слоя- сосочковый и сетчатый, которые не имеют между собой четкой границы.
Окраска кожи зависит от степени кровенаполнения и глубины залегания кожных сосудов, содержания пигмента, толщины и прозрачности кожи. У здоровых людей кожа бледно-розового цвета. При патологии она может быть различной. Рассмотрим пигментный обмен кожи в норме.
Кожный пигмент
, за очень небольшим исключением, имеется у всех людей. Он находится как в эпидермисе, так и в дерме. Люди или животные, организм которых лишен пигмента, называются альбиносами. Кожный пигмент относится к группе меланинов. Образуется меланин при окислении аминокислоты тирозина под влиянием фермента тирозиназщы и ДОФА-оксидазы. Меланин обладает высокой ультрафиолетовой абсорбцией, поэтому он защищает организм от повреждающего действия ультрафиолетовой радиации. Распределение пигмента в коже неравномерно: сильнее пигментирована кожа лица, шеи, спины, слабее- живота, ладоней и подошвы. Количество пигмента в эпидермисе может меняться в зависимости как от внешних, так и от внутренних факторов. Например, резко возрастает оно при длительном облучении кожи солнечными лучами, в результате чего у лич со светлой кожей образуется загар и могут появиться веснушки. Пигментные пятна на коже часто появляются во время беременности вследствии гормональных изменений, наступающих в организме в период.
Реклама

Пигментный обмен в коже тесно связан с содержанием в ней витаминов (А, С, РР), а также зависит от эндокринных факторов гормонов гипофиза, надпочечников, щитовидной железы. При многих заболеваниях отмечаетса изменение пигментного обмена. Наибольшую долю этих заболеваний составляют патология эндокринной системы.
Многие эндокринные заболевания сопровождаются поражением кожи. Если это поражение вызвано исходным гормонально-метаболическим дефектом (например, дефицитом гормона), оно проявляется уже на ранних стадиях заболевания и служит важным диагностическим признаком. Поражение кожи обусловленное вторичными метаболическими нарушениями, развивается как осложнение основного заболевания. Наконец, поражение кожи может быть осложнением лечения основного заболевания (например, инъекции инсулина вызывают липоатрофию у больных ИЗСД).
Рассмотрим клинику ряда заболеваний, при которых происходит потемнение кожных покровов.
ЩИТОВИДНАЯ ЖЕЛЕЗА
Тиреотоксикоз
Тиреотоксикоз- это синдром, обусловленный действием избытка Т3
, Т4
на ткани-мишени. В некоторых руководствах этот синдром называют гипертиреозом, а термином “тиреотоксикоз“ называют состояние, обусловленное избытком экзогенных тиреоидных гормонов.
Классификация причин тиреотоксикоза представлена в таблице № 1.
Особенности разных форм тиреотоксикоза:
* Диффузный токсический зоб - самая частая причина тиреотоксикоза. Многоузловой токсический зоб сопровождается тиреотоксикозом преимущественно у больных среднего и пожилого возраста.
* Неорганические (например, йодит калия) или органические соединения йода (например, амиодарон) могут вызвать преходящий тиреотоксикоз у пожилых людей с леченным многоузловым токсическим зобом. В таких случаях тиреотоксикоз обычно длится несколько месяцев.
Реклама

* Вызванный йодом тиреотоксикоз (феномен йод-Базедов) встречается менее чем у одного процента больных с многоузловым нетоксическим зобом и гипотиреозом, проживающих в районах эндемии зоба и получающих йодные добавки.
* Токсические аденомы щитовидной железы, как правило, не сопровождаются тиреотоксикозом, но если размеры превышают 3 см, вероятность тиретоксикоза увеличивается.
* ТТГ - секретирующая аденома гипофиза встречается очень редко и обычно имеет крупные размеры; она может сочетаться с другими гипофизарными опухолями, в частности с СТГ- секретирующими. Уровень ТТГ в сыворотке при этом повышен и после стимуляции тиролиберином возрастает незначительно.
* Избирательная резистентность гипофиза к тиреоидным гормонам характеризуется нормальным уровнем ТТГ, значительным повышением уровней Т3
и Т4
и тиреотоксикозом (поскольку чувствительность других тканей-мишеней к тиреоидным гормонам не нарушена). Уровень ТТГ не снижается, поскольку супрессивное действие Т3
и Т4
на гипофиз отсутствует. Опухоль гипофиза у таких больных не визуализируется.
* Пузырный занос и хориокарцинома секретирует большое количество хорионического гонадотропина. Этот гормон- слабый стимулятор рецепторов ТТГ на тиреоцитах. Когда концентрация ХГ превышает 300000 ед/л, может возникнуть тиреотоксикоз. Удаление пузырного заноса или химиотерапия хориокарциномы устраняют тиреотоксикоз. Уровень ХГ может значительно повышаться и при токсикозе беременных и служит причиной тиреотоксикоза.
* Передозировка тиреоидных гормонов - частая причина тиреотоксикоза. Нередко врач назначает чрезмерные дозы гормонов; а в других случаях больные тайком принимают излишнее количество гормонов, иногда с целью похудеть. При передозировке тиреоидных гормонов размеры щитовидной железы нормальные или уменьшенные, поглощение радиоактивного йода щитовидной железой и содержание тиреоглобулина в сыворотке снижено.
Таблица № 1: Причины тиреотоксикоза.
| Причина
|
Стимулятор секреции тиреоидных гормонов.
|
| 1 Гиперфункция щитовидной
|
железы
|
| а) Диффузный токсический зоб
б) Многоузловой токсический зоб
в) Токсическая аденорма щитовидной железы
г) ТТГ-секретирующая аденома гипофиза
д) Избирательная резистентность гипофиза к тиреоидным гармонам
е) Пузырный занос и хориокацинома
ж) Токсикоз беременных
|
Тиреостимулирующие аутоантитела
Тиреостимулирующие аутоантитела
Нет (автономная секреция)
ТТГ
ТТГ
ХГ
ХГ
|
| 2 Разрушение щитовидной железы (пассивное
ных гормонов в кровь).
|
поступление тиреоид-
|
| з) Подострый лимфоцитарный тиреоидит
и) Подострый гранулематозный тиреоидит
к) Подострый лимфоцитарный тиреоидит
л) Хронический лимфоцитарный тиреоидит
|
Нет
Нет
Нет
Нет
|
| Прочие
|
| м) Передозировка тиреоидных гормонов
н) Т3 и Т4 - секретирующая тератома яичника
о) Метастазы рака щитовидной железы
|
Нет
Нет
Нет
|
Клиническая картина
Кожа
при тиреотоксикозе горячая, гладкая, бархатистая и влажная от пота. Лицо и ладони красные. В тяжелых случаях развивается гиперпигментация.
Волосы и ногти.
Волосы становятся тонкими мягкими и жирными. Нередко бывает диффузная аллопиция. Характерен онихолиз - отделение ногтя от ногтевого ложа, который начинается с безымянного пальца (ноготь Пламмера).
3. Локальные слизистые отеки
развиваются из-за отложения в коже кислых гликозаминогликанов, в частности гиалуроновой кислоты. Очаги поражения имеют вид желтых ил красновато-бурых бляшек; типичная локализация - передняя поверхность голеней (претибиальная микседема). Кожа напоминает кожуру апельсина, покрыта грубыми волосами; устья волосяных фолликулов расширены. Бляшки холодные на ощупь, безболезненные; при надавливании на них ямки не остаются. Возможен зуд. Претибиальная микседема- характерный признак диффузного токсического зоба. Она может наблюдаться даже у леченных больных с гипо- или эутиреозом. Для больных с претибиальной микседемой характерен высокий титр тиреостимулирующих аутоантител.
Диагностика тиреотоксикоза
При подозрении на тиреотоксикоз обследование включает 2 этапа: подтверждение тиреотоксикоза (оценку функции щитовидной железы) и выяснение его причины.
А. Оценка функции щитовидной железы.
Общий Т4
и свободный Т4
повышены.
Общий Т3
и свободный Т3
повышены.
Базальный уровень ТТГ сильно снижен или ТТГ не определяется.
Поглощение радиоактивного йода щитовидной железой за 4, 6, 24 часа у больных с усиленной секрецией тиреоидных гормонов увеличены, а когда гормоны пассивно поступают из ткани железы в кровь - снижено.
Супрессивные пробы Т3
и Т4
.
Б. Установление причины тиреотоксикоза.
1. Тиреостимулирующие аутоантитела- маркеры диффузного токсического зоба.
2. Аутоантитела к ТТГ
3. Антитела к микросомальным антигенам и к йодидпероксидазе.
4. Сцинтиграфия щитовидной железы.
НАДПОЧЕЧНИКИ
Первичная надпочечниковая недостаточность
Болезнь Аддисона - это следствие первичного заболевания надпочечников, при котором разрушается более 90 % клеток коркового вещества, секретирующих кортикостероиды.
Надпочечниковая недостаточность может быть острой и хронической.
В последнее время самой распространенной причиной первичной надпочечниковой недостаточности является аутоиммунное поражение коры надпочечников (примерно 80 % случаев). Аутоиммунное поражение надпочечников может сопровождаться другими аутоиммунными эндокринными заболеваниями. В первой половине ХХ века ведущей причиной надпочечниковой недостаточности был туберкулез. В наши дни только 10 - 20 % случаев надпочечниковой недостаточности обусдовлено туберкулезным поражением надпочечников.
Причины надпочечниковой недостаточности следующие :
Идиопатическая атрофия надпочечников (аутоиммуннео поражение)
Гранулематозы
* туберкулез
* гистоплазмоз
* саркоидоз
Опухоль надпочечников или метастазы в надпочечники.
Гемохроматоз.
Амилоидоз.
Двусторонняя адреналэктомия.
Новообразования ЦНС
* опухоль гипофиза
* краниофарингиома
* опухоль третьего желудочка
Клиническая картина
Симптомы Аддисоновой болезни вытекают из данных физиологического действия гормонов коры надпочечников, продукция которых при данной болезни в большей или меньшей степени уменьшена.
Гормоны коры надпочечников по их функциям делятся на три группы:
| Главнейшие представители
|
Действие
|
| Минералокортикоиды
|
Дезоксикортикостерон, альдостерон
|
Задерживает натрий, содействует выделению калия
|
| Глюкокортикоиды
|
Кортизол 70 %, кортикостерон 15 %, а также синтетический, применяемый в терапии стероид кортизон и преднизон, и преднизолон
|
Содействуют глюконеогенезу, катаболическое или антианаболическое действие, недостаточный синтез белка, лимфолитическое действие, эозинопения, противовоспалительное, диуретическое, незначительное минералокортикоидное действие
|
| Андрогены
|
Андростендион
Андростерон
|
Оволосение на половых органах
Анаболическое действие
|
Пигментации способствует выделяемый гипофизом, стимулирующий меланофоры гормон, который тесно связан с продукцией АКТГ. При Аддисоновой болезни продукция этого гормона, возбуждающего надпочечники, повышено.
Клиническая картина аддисоновой болезни складывается из симптомов, патогенетически обусловленных поражением коры надпочечников. Эти симптомы разнообразны и многочисленны, и в зависимости от тяжести, продолжительности, этиологической формы заболевания, а также индивидуальных особенностей организма каждый из них может быть выражен в различной степени.
Патогенез
отдельных клинических проявлений аддисоновой болезни связан с преобладанием функциональных нарушений в той или иной зоне коры надпочечников. Разрушение деструктивным процессом клубочкового слоя коры надпочечников приводит к уменьшению образования альдостерона- гормона, обладающим действием на водно-солевой обмен. Клинически выпадение или резкое уменьшение продукции альдостерона выражается в появлении признаков обезвоживания организма : снижение АД, исхудание и нарушение со стороны желудочно-кишечного тракта. При этом в организме накапливаются в избытке ионы калия и происходит усиленное выведение ионов натрия и хлоридов. Поражение пучковой зоны коры вызывает уменьшение продукции гидрокортизона и связанное с этим уменьшение процессов глюконеогенеза. Клинически при этом наблюдается снижение уровня сахара крови, уплощение сахарной кривой, адинамия, уменьшение размеров сердца, изменение со стороны ЭКГ и ЭЭГ. Имеющая место при аддисоновой болезни меланодермия связана не только с поражением пучковой, но главным образом и клубочковой зоны. Поскольку при первичной надпочечниковой недостаточности гипофиз не повреждается, дефицит кортизола вызывает компенсаторное повышение секреции АКТГ и МСГ, что приводит к гиперпигментации кожи и слизистых. Гиперпигментация чаще всего заметна вокруг губ и на слизистой щек, а также на открытых или подвергающихся трению частях тела. При аутоиммунном поражении надпочечников могут одновременно наблюдаться множественные веснушки, разлитая гиперпигментация и витилиго. Секркция андрогенов также снижается, что приводит к уменьшению подмышечного и лобкового оволосения.
Течение аддисоновой болезни, обусловленной вследствие туберкулеза, сифилиса, как правило, является более тяжелым и сопровождается более выраженной пигментацией кожных покровов. Это объясняется разрушением всех слоев коры надпочечников, имеющим место при данной этиологической форме.
Рассмотрим один из важнейших клинических симптомов аддисоновой болезни.
Пигментация.
Пигментация является следствием отложения в сосочковом слое кожи и слизистых оболочках пигмента- меланина. Среди других этот симптом ярко выражен и наблюдается у большинства больных (55 %).
Пигментация кожи у больных может иметь самый разнообразный оттенок. Наиболее часто встречается золтисто-коричневая, бронзовая окраска кожи, в связи с чем это заболевание получило и другое название- “бронзовая болезнь”. Иногда пигментация приобретает грязно-коричневый, землистый, лимонно-желтый оттенок или напоминает цвет солнечного загара. Расположение пигмента на коже также может быть разнообразным. По наблюдениям, чаще всего пигментируются открытые участки тела (лицо, руки), находящиеся под прямым воздействием солнечных лучей. Однако пигментированные участки могут располагаться и на закрытых участках тела, в местах, подвергающихся интенсивному трению: на пояснице, коленях, локтях, в подмышечных впединах, складках кожи. Характерно усиление пигментачии на ладонных линиях и тыльной стороне кистей рук, стоп, причем кожа ладоней и ступней, как правило, не пигментирована.
Важным диагностическим признаком является наличие пигментации на слизистой оболочке полости рта, на внутренней поверхности щек по линии смыкания зубов, на твердом и мягком небе, задней стенке глотки, деснах, языке, губах. Часто пигментацию можно наблюдать на слизистой оболочке прямой кишки, влагалища, вокруг анального отверстия, обращает на себя внимание усиление пигментации в местах физиологического отложения пигмента : на сосках грудных желез, половых органов. Часто наблюдается усиленное отложение пигмента в области послеоперационных рубцов, на местах перенесенных ожегов или гнойничковых заболеваний кожи. Пигментация может принимать диффузный характер, распространяясь равномерно на всю кожу туловища и придавая ей смуглый оттенок.
Наибольшее диагностическое значение имеет пигментация слизистых оболочек в виде черно-сероватых пятен.
Степень пигментации не отражает тяжести заболевания. Интенсивная пигментация часто сочетается с нормальным АД и отсутствием существенных нарушений углеводного обмена. Такие формы протекают доброкачественно и часто компенсируются введением небольших доз кортина или кортизона. С другой стороны, отдельные случаи заболевания с нерезковыраженной пигментацией или при полном ее отсутствии нельзя расценивать как легкую форму аддисоновой болезни, поскольку другие ее проявления резко выражены.
Патогенез пигментаций при аддисоновой болезни до настоящего времени еще не достаточно изучен. Несмотря на большое количество исследований в области патогенеза пигментации, проведенных за последние 20 лет, до настоящего времени еще не предложено более или менее убедительная теория, раскрывающая механизм возникновения пигментации.
Некоторые авторы связывают пигментный обмен с секрецией адреналина и норадреналина, преписывая возникновение пигментации при аддисоновой болезни недостаточности мозгового слоя надпочечников. Непосредственно к этой теории примыкает другая, с точки зрения которой адреналин и норадреналин, выделяемые мозговым слоем надпочечников или окончаниями адренергических нервов, могут подавлять действие на меланоциты меланофорного гормона, секретируемого гипофизом. Гидрокортизон, по мнению авторов этой гипотезы, вообще подавляет секрецию меланофорного и соматотропного гормонов гипофиза. Таким образом, причины пигментации авторы видят в гиперсекреции меланофорного гормона, с одной стороны, и в повышении его активности- с другой, вследствие поражения надпочечников при адиссоновой болезни. Следует отметить, что в рамках изложенной теории не находят объяснения случаи аддисоновой болезни без пигментации или сопровождающиеся меланодермией без повышения секреции меланофорного гормона. Кроме этой гипотезы, имеется ряд других, приписывающих большую роль в пигментном обмене деятельности гипофиза. Все они базируются на существовании меланофорного гормона, секрктируемого гипофизом. Межуточная доля гипофиза человека находится в атрофическом состоянии, и меланофорный гормон продуцируется базофильными клетками передней доли гипофиза, гистологически неотличимыми от клеток межуточной доли и имеющими с ними общее эмбриологическое происхождение. Меланофорный гормон обнаружен также в различных жидкостях организма. В последнее время получены данные о гипоталамическом происхождении меланофорного гормона.
Своеобразное объяснение некоторых моментов механизма пигментации при аддисоновой болезни заключается в идентификации тиреотропного и меланофорного гормонов на том основании, что во многих препаратах тиреотропного гормона содержится большое количество меланофорного гормона.
Особое место в пигментном обмене принадлежит аскорбиновой кислоте, введение которой в больших количествах дает возможность уменьшать пигментацию у больных аддисоновой болезнью. По мнению многих авторов аскорбиновая кислота препятствует окислению адреналина в адренохромы, способствующие развитию пигментации. С другой стороны, аскорбиновая кислота участвует в синтезе кортикостероидов под влиянием стимулирующего действия АКТГ.
При первичной надпочечниковой недостаточности изменению подвергаются и производные кожи - волосы и ногти. Волосы на лобке и в подмышечных впадинах редеют. На ногтях могут появиться темные гиперпигментированные полосы.
Первичная надпочечниковая недостаточность может сочетаться с витилиго.
Для диагноза аддисоновой болезни можно использовать следующие лабораторные и рентгенологические данные:
Рентгенологически выделяемые обезыствления в области коры надпочечников.
Повышение в сыворотке калия.
Низкий уровень в сыворотке натрия и хлоридов. Особенно типично снижение натрия.
Непереносимость инсулина. Уже после 5 Ед наступает значительная гипогликемия. Тенденция к спонтанной гипогликемии.
Уменьшение выделения с мочей 17-кетостероидов.
Лимфоцитоз.
Предложены различные пробы, характерные для аддисоновой болезни:
Все пробы, при которых путем введения калия или ограничения хлористого натрия можно вызвать аддисоновый криз, опасны и поэтому не рекомендуются (проба Катлера, Harrop)
Очень проста и безопасна проба Кеплер-Пауер-Робинсона. Сущность ее - выявить у больных аддисоновой болезнью понижение способности выделять воду.
Проба с АКТГ, или проба Торна. Число эозинофилов зависит от титра 17-гидроксикортикостероидов, которые выделяются корой надпочечников и оказывают тормозящее действие. Чем выше титр стероидов, тем меньше эозинофилов поступает в кровь. Поэтому при аддисоновой болезни количество эозинофилов высокое. Функцию глюкокортикоидов можно проверить также, пробой с голоданием и пробой с нагрузкой инсулином. Проба с голоданием позволяет выявить склонность к спонтанной гипогликемии. Проба с нагрузкой инсулином небезопасна, так как незначительное количество инсулина может выфзвать тяжелую гипогликемию. При подозрении на аддисоновую болезнь надо вводить внутривенно не более 0,03 Ед/кг веса тела.
Несмотря на тонкую функциональную диагностику надпочечников, разработанную в последние годы, лабораторные результаты в некоторых случаях неодназначны и поэтому диагноз должен ставиться по клиническим данным из которых ведущее место занимает:
* прогрессирующая пигментация
* ненормально низкое артериальное давление
* малое сердце
* резкая адинамия
* падение веса.
Дифференциальная диагностика
Отличить аддисоновую болезнь от гипопитуитаризма (недостаточность гипофиза, болезнь Симмондса) не всегда легко, так как многие симптомы общи обеим болезням. Так, пигментация имеет место не только при аддисоновой болезни, но и при болезни Симмондса, хотя и значительно реже. При болезни Симмондса на первый план выступают падение веса, атрофия половых органов, в выраженных случаях - аменоррея, брадикардия, выпадение волос и зубов. Основной обмен снижен больше чем при аддисоновой болезни. Хотя повышенная чувствительность к инсулину особенно типична для болезни Симмондса. Изменение электролитов в сыворотке имеют ту же тенденцию, что и при аддисоновой болезни, но выражена она значительно меньше. Определение в моче 17-кетостероидов помогает дифференцировать аддисонову болезнь от болезни Симмондса, так как при последней выделение их значительно менье и практически равно нулю.
Синдром Кушинга
Эндогенный синдром Кушинга вызван избыточной секрецией кортизола в коре надпочечников. Различают 3 варианта заболевания:
* гипофизарный синдром Кушинга (болезнь Кушинга) обусловлен нерегулируемой избыточной секрецией АКТГ в аденогипофизе. Избыток АКТГ стимулирует продукцию глюкокортикоидов в коре надпочечников, что приводит к гиперкортизолемии.
* надпочечниковый синдром Кушинга (опухоли надпочечников и узловая гиперплазия коры надпочечников) обусловлен нерегулируемой избыточной секрецией кортизола опухолями коры надпочечников (аденома, рак) или гиперпластической тканью коры надпочечников (узловая, реже- мелкоузловая гиперплазия). При надпочечниковом синдроме Кушинга уровень АКТГ в плазме понижен.
* эктопический синдром Кушинга обусловлен нерегулируемой избыточной секркцией АКТГ негипофизарными злокачественными новообразованиями и характеризуется сильным повышением уровня АКТГ в плазме. В большей части случаев эктопический синдром Кушинга вызван злокачественным новообразованием легких (овсяноклеточным раком).
Гипофизарный и надпочечниковый синдромы сопровождаются избыточной продукцией не только глюкокортикоидов, но и андрогенов.
Экзогенный синдром Кушинга (его называют также лекарственным или ятрогенным) обусловлен длительным лечением глюкокортикоидами или другими стероидами, связывающимися с рецепторами глюкокортикоидов. Экзогенный синдром Кушинга может развиваться и после короткого курса лечения стероидами у больных с нарушениями периферического метаболизма стероидов. Отличительная черта экзогенного синдрома Кушинга- снижение уровня кортизола в сыворотке и моче из-за угнетения гипофизарно-надпочечниковой системы, при этом избытка андрогенов нет.
Доля всех случаев эндогенного синдрома Кушинга.
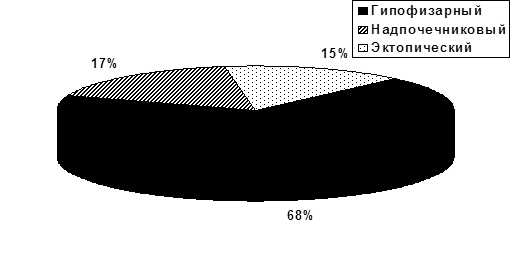
Доля всех случаев синдрома Кушинга.
Клиническая картина
Внешний вид. Полнокровное лунообразное лицо, багровый румянец, телеангиэктазии и усиленный рост пушковых волос, особенно на висках и щеках. Для поздних стадий болезни характерны атрофия кожи и кровоточивость.
Стрии возникают в местах растяжения кожи в результате атрофии кожи и эпридермиса. Кровеносные сосуды, просвечивающиеся сквозь истонченную кожу, придают стриям характерный багровый цвет. У некоторых больных наблюдается гиперпигментация стрий вследствие отложения меланина.
Угри появляются из - за избытка кортикостероидов на лице, плечах, груди и спине . Высыпания мономорфные, находятся на одной и тойже стадии развития. Обычно это перифолликулярные ороговевающие папулы, хотя в последствии они могут превратиться в пустулы. комедоны встречаются редко.
Перераспределение подкожного жира: отложение жира на щеках, в надлопаточной области (жировой горбик), на ягодицах и животе.
При гипофизарном и эктопическом синдроме Кушинга возможна гиперпигментация - такая же, как и при первичной надпочечниковой недостаточности.
Надпочечниковые андрогены (главным образом, дегидроэпиандростерона сульфат) сами по себе обладают слабой андрогенной активностью, но в периферических тканях превращаются в тестостерон и дегтдротестостерон. Поэтому избыток надпочечниковых андрогенов приводит к появлению обыкновенных угрей. У женщин, кроме того, развивается гирсутизм и андрогенетическая аллопеция.
Дифференциальная диагностика
1. Длительный прием дексаметазона при гипофизарном синдроме Кушинга снижает содержание кортизола в моче или сыворотке более чем на 50 % по сравнению с исходным уровнем. С помощью этой пробы в 85 % случаев удается отличить гипофизарный синдром Кушинга от других его разновидностей.
2. При обнаружении минимального количества АКТГ следует диагносцировать эктопический или гипофизарный синдром Кушинга. При этопическом синдроме Кушинга, обусловленном овсяноклеточным раком легкого, уровень АКТГ в плазме очень высок. У больных с гипофизарным синдромом Кушинга базальный уровень АКТГ в плазме повышен примерно в половине случаев; это повышение чаще бывает легким или умеренным (на 100 - 250 %). У остальных больных с гипофизарным синдромом Кушинга уровень АКТГ нормальный.
3. Кортиколиберин избирательно стимулирует секрецию АКТГ в кортикотропных клетках. При гипофизарном синдроме Кушинга быстрое внутривенное введение кортикорелина трифлутата в дозе 1мкг/кг повышает уровни АКТГ и кортизола почти на 90 %. У больных с эктопическим и надпочечниковым синдромом секреторной реакции на кортиколиберин нет.
4. Для решения вопроса о центральной или эктопической локализации источника АКТГ определяют концентрации АКТГ в плазме из нижних каменистых синусов (места венозного дренажа гипофиза) и в плазме из периферической вены и вычисляют отношение этих концентраций. У здоровых людей это отношение равно 20, у больных с гипофизарным синдромом Кушинга >2, а при эктопическом синдроме Кушинга £ 2. Через 3 минуты после внутривенного введения кортикорелина трифлутата это отношение у больных с гипофизарным синдромом возрастает до 3,3 и более, а при эктопическом синдроме не превышает 2.
5. Для гипофизарного синдрома Кушинга характерно:
· рентгенологическое исследование турецкого седла выявляет 10 - 15 % опухолей гипофиза.
· компьютерная томография выявляет до 85 % микроаденом.
6. Для эктопического синдрома Кушинга характерно :
· рентгенологическое исследование грудной клетки выявляет опухоль легких примерно у 50 % больных (обычно овсяноклеточный рак легкого).
· с помощью компьютерной и магнитно- резонансной томографий удается выявить эктопические АКТГ- секретирующие опухоли легких у большого числа больных. Поэтому это являются методами выбора.
Гемохроматоз
Гемохроматоз (бронзовый диабет) - аутосомно-рецессивное наследственное заболевание при котором в организме накапливается железо. Главное звено патогенеза - усиленное всасывание железа в кишечнике. Это заболевание встречается у мужчин в 6 раз чаще, чем у женщин, и преимущественно в возрасте между 50 и 60 годами.
Для гемохроматоза наряду с симптомами цирроза печени характерно наличие сахарного диабета и выраженная пигментация кожи и слизистых оболочек вследствие отложения меланина в базальном слое эпидермиса, а также поражение сердца. При гемохроматозе пигментация кожи и слизистых имеет типичную дымчато-серую окраску внутренних поверхностей кистей рук.
Важным дифференциальным признаком гемохроматоза является обнаружение в биоптате наряду с липоусцином железосодержащего пигмента. Кроме того, диагностическую ценность имеет обнаружение железа в стернальном пунктате, которое может наблюдаться даже тогда, когда отложений железа не удается обнаружить при биопсии кожи.
Частота отдельных симптомов при гемохроматозе:
* Увеличение печени и коллоидные реакции в плазме- 100 %
* Пигментация кожи - 96 %
* Диабет (выраженный) - 64 %
* Поражение сердца - 56 %
* Вовлечение в патологический процесс эндокринной системы - 37 %
Уровень железа в сыворотке при гемохроматозе повышен. Основное значение имеет прорыв барьера, препятствующего поступленю в организм излишнего железа. Двухвалентное железо захватывается в кишечнике белком апоферритином, который в качестве ферритина может содержать до 23 % железа. В норме, как только наступает перегрузка организма железом, всасывание пищевого железа прекращается вследствие недостаточного образования ферритина (блокада слизистой). Напротив, при гемохроматозе железо всасывается независимо от потребности в нем организма, что приводит п повышению уровня железа в сыворотке крови и поступлению его в ткани. К картине гемосидероза, помимо повышенного всасывания железа, которое рассматривается как результат дистрофии вследствие голода, гепатита, инфекций и злоупотребления алкаголем, может вести также массивное поступление железа при переливаниях крови.
Acanthosis nigricans
Это ворсинчато- бородавчатые разрастания и гиперпигментация кожи подмышечных впадин и других крупных складок. Встречается при многих эндокринных заболеваниях, в том числе при гипофизарном синдроме Кушинга, опухолях гипофиза, акромегалии, первичной надпочечниковой недостаточности и синдроме поликистозных яичников. В большинстве случаев acanthosis nigricans обусловлен инсулинрезистентностью и сопутствующей гиперинсулинемией: инсулин стимулирует прилиферацию клеток кожи, действуя через рецепторы инсулиноподобного фактора роста.
В данной работе рассмотрена только небольшая часть заболевания, для которых характерно потемнение кожных покровов.
Кожные изменения очень часто являются зеркалом скрытых изменений внутренних органов. Клиницист поэтому всегда должен пользоваться этим ценным диагностическим ключом.
Список используемой литературы
Афанасьев Ю.И., Юрин Н.А., Гистология (4-е издание). Москва: Медицина, 1985. стр. 282-287, 580.
Хеглин Р., Дифференциальная диагностика внутренних болезней. Москва: изд. Инженер, 1993. стр 29-30, 372-378, 581-583.
Лавин Н., Эндокринология. Москва: Практика, 1999. стр 175, 178-181, 183-185, 187, 557-558, 560-563, 938-940, 943-944.
Леванов А, Аддисонова болезнь. Москва: Медицина, 1963.
Руководство по эндокринологии. Москва: Медицина, 1989. стр 89-95, 112-115, 120-122.
Справочник по эндокринным заболеваниям. Москва: Медицина, 1995. стр 24-29, 51-57, 84-90, 127-130.
Вахрушев А.Н., Непосредственное исследование больного. Ижевск, 1992. стр 69-72. 81.
|