Введение
Сестринский процесс
– новый вид деятельности сестринского персонала в нашей стране, являющийся стержнем всего предмета «Сестринское дело», включает в себя обсуждение с пациентом всех возможных проблем, помощь в их решении, естественно в пределах сестринской компетенции.
Для осуществления сестринского процесса медицинская сестра должна обладать необходимым уровнем теоретических знаний, иметь навыки профессионального общения и обучения пациента, выполнять сестринские манипуляции, используя современные технологии.
Ф. Найтингейл в 1859 году писала: «Сестринское дело – это действия по использованию окружающей пациента среды в целях содействия его выздоровлению, а цель сестринского дела – это создание наилучших условий для активации его собственных сил». Поэтому сестринское дело это не просто наука, а искусство общения, это попытки гармонизировать жизнь пациента.
Ф. Найтингейл первая отметила, что, по сути, сестринское дело отличается от врачебной деятельности и требует специфических этических знаний. В 1961 году на Международном совете медсестер была указана основная функция сестры – «оказание помощи индивидууму, больному или здоровому, в выполнении всех видов деятельности, связанных с укреплением здоровья или его восстановлением, какие он принял бы сам, если бы имел необходимую силу, знания и волю. И делается это так, чтобы помочь ему стать самостоятельным как можно скорее».
Здравоохранение сегодня – это специфическая отрасль, на которую оказывают влияние социальные, экономические и политические перемены в стране. Основными задачами здравоохранения являются – повышение доступности, качества и эффективности первичной медико-социальной помощи, усиление профилактической направленности здравоохранения, удовлетворение потребностей населения в высокотехнологичных видах помощи. Преобразования, которые происходят в здравоохранении социальной сфере, требуют постоянных изменений в сестринском деле, которое является важнейшей составляющей отрасли, располагающей значительными кадровыми ресурсами и потенциалом для удовлетворения потребностей населения в доступной, качественной и эффективной медико-профилактической помощи населению России. Средние медицинские работники – это огромная общественная сила, и сегодня в динамичном мире, в век высоких медицинских технологий, больным как никогда необходимы добрые и умелые руки, улыбка, сострадание, тепло и сочувствие.
Реклама

Именно медицинские сестры, являясь самой многочисленной группой работников здравоохранения, могут реально оказать влияние на его развитие и внести достойный вклад в совершенствование оказания медицинской помощи населению нашей страны.
Для медицинской сестры главным условием достижения общей цели в сложной, многопрофильной медицинской деятельности является необходимая профессиональная подготовка, соответствующая профессиональная компетентность. В частности, в исследовании П. Беннер описано семь областей компетенции медицинской сестры:
1. оказание помощи;
2. просвещение и обучение;
3. диагностика и наблюдение;
4. эффективная работа в стремительно меняющейся обстановке;
5. терапевтические процедуры и режим;
6. соблюдение и обеспечение безопасности лечебного процесса;
7. организационные вопросы.
По мере совершенствования лечебно-диагностического процесса, внедрения современных методов лечения и организации сестринского ухода неизбежно повышаются требования к медицинской сестре, к ее личностным и профессиональным качествам. Уровень развития медицины в настоящее время требует подготовки медсестры, обладающей профессиональными сестринскими знаниями о реакции организма на травму, в т.ч. операционную, о жизненно важных потребностях пациента и способах их удовлетворения, о возникающих при этом проблемах, профилактике инфекций, в полной мере владеющей навыками по уходу за пациентами, общением с ним и его родственниками.
Участие медсестры в лечении пациентов не менее важно, чем участие врача, так как конечный результат зависит от тщательной подготовки пациента к операции, пунктуального выполнения назначений врача и грамотного ухода за пациентом в послеоперационном периоде и в период реабилитации. Можно хорошо сделать операцию, но не обеспечить надлежащий уход и возникнут осложнения, вплоть до потери больного.
Современная медицинская сестра перестает быть просто помощником врача, механически выполняя его назначения. Высококвалифицированная практикующая сестра должна иметь достаточно знаний и навыков, а также уверенности, чтобы планировать, осуществлять и оценивать уход, отвечающий потребностям отдельного пациента.
Реклама

Данная работа содержит анализ основных показателей деятельности за последний год работы в отделении анестезиологии-реанимации №2. Особое внимание уделено послеоперационному ведению больных с различной хирургической патологией.
Структура аттестационной работы
состоит из введения, отчета о деятельности, выводов и задач, заключения, списка литературы, приложений, а также содержит 12 таблиц и 38 рисунков.
Характеристика отделения анестезиологии и реанимации №2
Отделение анестезиологии и реанимации №2 образовано в январе 1992 года на основании приказа по Республиканской больнице №73а от 18.06.1991 года. Отделение рассчитано на 6 коек. Основными задачами являются осуществление комплекса мероприятий по восстановлению и поддержанию жизненно-важных функций организма, возникших вследствие заболеваний, травмы, оперативного вмешательства и других причин: острая сердечная недостаточность, расстройство дыхания, тяжелые отравления, шок и другие расстройства функций жизненно-важных органов и систем организма человека.
Палата интенсивной терапии и реанимации оснащена современным оборудованием и аппаратурой:
· электрокардиограф «Аксион»;
· кардиомонитор Life Scope 8;
· кардиомонитор Inno Care – T MONITOR IMM – 5. INNOMED;
· аппараты для дозированного внутривенного введения лекарственных средств – инфузаматы «PUMPWZ – 50C6T», «PUMPWZS – 50F6»;
· небулайзер-ингалятор – BOREAL-F 400
· аппараты для ИВЛ: «Эвита 2», «Tbird», «CHIROLOGSV»;
· дефибриллятор «CARDIOLIFF NIHON KONDEN Acti Biphasic ТЕС – 7721К»;
· аппарат для проведения плазмафереза «HAEMONETICS»;
· матрац противопролежневый «Easy Air»;
· лампы-рецеркуляторы «PHILIPS– THV»
· электроотсосы;
· централизованные вакуумные отсосы с дозатором.
В палате реанимации на посту медицинской сестры находится следующая документация:
· Журнал регистрации операций, связанных с оборотом наркотических средств;
· Журнал регистрации операций, связанных с оборотом психотропных средств;
· Журнал контроля температурного режима и замены хладоэлементов в термоконтейнерах для хранения наркотических средств на посту;
· Журнал учета этилового спирта на посту дежурной медсестры;
· Журнал учета сильнодействующих лекарственных средств;
· Журнал предметно-количественного учета медикаментов на посту;
· Журнал учета переливаний плазмы;
· Журнал учета переливаний крови и ее компонентов;
· Журнал учета переливаний кровезаменителей;
· Журнал учета анестезий и дефибриляций;
· Журнал учета перевязочного материала;
· Журнал дежурной медсестры;
· Журнал регистрации больных;
· Журнал учёта стерильных укладок;
· Журнал накрытия стерильных столов;
· Журнал накрытия стерильных мини-укладок;
· Журнал регистрации температуры в холодильнике;
· Журнал учета поступления и расхода вакцин;
· Журнал учета работы кварцевой лампы-рециркулятора РБ – 06 «Я-ФП»;
· Журнал регистрации и контроля работы бактерицидной установки ГУ РМЭ «Республиканская клиническая больница», ОАР №2, пост, палаты;
· Журнал проведения генеральных уборок в процедурном кабинете;
· Журнал регистрации аварийных ситуаций при работе с кровью и другими биологическими средами, возникших при выполнении профессиональных обязанностей;
· Журнал регистрации противопожарного состояния помещений и эвакуационных путей ОАР №2;
· Журнал учета анализов в Центр СПИД;
· Журнал регистрации экстренных сообщений в Роспотребнадзор Приказ МЗ СССР от 13.12.89. №654;
· Журнал учёта отходов класса «Б»;
· Тетрадь учёта расхода шприцов на посту дежурной м/с;
· Тетрадь передачи наркотических, психотропных и сильнодействующих препаратов;
· Тетрадь-заявка на получение медикаментов от старшей сестры.
Также на посту нашего отделения находится инструктивно-методический материал, оформленный в папки по разделам:
· Стандарты сестринской деятельности;
· Алгоритмы сестринской деятельности при неотложных состояниях;
· Инструктивный материал по профилактике ВБИ, вирусных гепатитов и ВИЧ-инфекции;
· Инструкции по действиям медперсонала при возникновении ЧС.
Огромную помощь на рабочем месте медицинской сестре отделения анестезиологии и реанимации №2 оказывает информационно-методический материал, включающий все необходимые для работы сведения. Это рекомендованные Ассоциацией медицинских сестер России, Ассоциацией средних медицинских работников Республики Марий Эл:
Алгоритмы сестринских технологий:
· «Алгоритм катетеризации периферических вен»;
· «Алгоритм внутривенного введения лекарственных препаратов струйно и капельно, через катетер, установленный в центральной вене»;
· «Алгоритм выполнения ПМУ «Уход за сосудистым катетером»
,;
· «Алгоритм постинъекционного осложнения, связанного с нарушением техники введения;
· «Алгоритм проведения плевральной пункции»;
Стандарты сестринских манипуляционных технологий, утвержденные министром здравоохранения Республики Марий Эл В.В. Шишкиным и главным государственным врачом Республики Марий Эл.
Стандарты инфекционной безопасности:
· «Укладка биксов»;
· «Генеральная уборка операционного блока, перевязочных, процедурных и других манипуляционных кабинетов, стерильной зоны ЦСО»;
· «Накрывание стерильного столика в процедурном, перевязочном кабинетах»;
· «Стандарт мер профилактики инфекций, представляющих значительную эпидемиологическую опасность для медицинского персонала при работе с кровью и биологическими средами».
Стандарты:
· «Уход за подключичным катетером»;
· «Уход за колостомой, илеостомой»;
· «Уход за трахеостомой»;
· «Катетеризация мочевого пузыря».
В отделении разработан информационно-методический материал, собранный в папки: папка «Памятка пациентам»
включает в себя подбор материала-памятки:
· «Способы предупреждения нервных срывов»;
· «О вреде курения»;
· «О правильном приеме лекарств»;
· «Как избавиться от лишнего веса»;
· «Что такое стенокардия и как вести себя во время приступа».
Вся собранная информация помогает пациентам серьезно подходить к проблемам своего здоровья, вести здоровый образ жизни.
В папке «Планы сестринских вмешательств при инфаркте миокарда и стенокардии»
подробно отражены проблемы пациентов, рассмотрены алгоритмы сестринской деятельности при проведении искусственной вентиляции легких и непрямого масса сердца.
Показателем сестринской деятельности медицинской сестры отделения анестезиологии-реанимации №2 является «Карта интенсивной терапии и наблюдения»
. Многообразие и быстрота изменений в состоянии пациента требует тщательной регистрации не только основных гемодинамических показателей, но и лечебных мероприятий, их последовательности. В карте помещены сведения о пациенте, в первую очередь необходимые медсестре для работы, а именно аллергологический анамнез, группа крови, резус-фактор, возраст. Карта содержит данные об особенностях кормления, динамике состояния, характере и количестве выделений по дренажам. По часам расписаны лечебные назначения и манипуляции, отражена шкала Ватерлоу для определения степени риска развития пролежней, которая позволяет правильно расценить тяжесть состояния пациента и быстро организовать надлежащий уход в профилактике и лечения пролежней.
Сестринская карта наиболее тонко отражает динамику болезни у конкретного пациента, потому что медицинская сестра по роду своей деятельности наблюдает за ним 24 часа в сутки.
Вся разработанная сестринская документация является источником информации для оценки качества сестринского ухода, помогает медсестре планировать свою деятельность, реально оценивать результаты своего труда.
Таблица 1. Контингент пациентов, лечившихся в отделении ОАР №2 по профилю клинических отделений в 2008 году
| №/п.
|
Профиль больных
|
Пролечено
|
Летальность
|
| абсолютное количество
|
%
|
абсолютное количество
|
%
|
| 1. |
Хирургическая инфекция |
30 |
3,97 |
5 |
16,6 |
| 2. |
Проктологический |
103 |
13,35 |
- |
- |
| 3. |
Урологический |
241 |
31,25 |
1 |
0,41 |
| 4. |
Гинекологический |
176 |
22,95 |
3 |
1,7 |
| 5. |
Эндокринологический |
5 |
0,65 |
1 |
20 |
| 6. |
ЛОР, ЧЛХ |
24 |
3,11 |
1 |
4,1 |
| 7. |
Токсикологический |
2 |
0,26 |
- |
- |
| 8. |
Ревматологический |
20 |
2,62 |
5 |
25 |
| 9. |
Пульмонологический |
15 |
1,96 |
2 |
13,3 |
| 10. |
Неврологический |
17 |
2,23 |
2 |
11,76 |
| 11. |
Нефрологический |
12 |
1,56 |
3 |
25 |
| 12. |
Гастроэнтерологический
Аллергологический
|
10 |
1,3 |
- |
- |
| 13. |
Кардиологический |
116 |
15,12 |
2 |
1,72 |
| ИТОГО:
|
771
|
100 |
25
|
3,24 |

Рис. 1. Количество пролеченных пациентов в ОАР №2 в 2008 году

Рис. 2. Количество % пролеченных пациентов в ОАР №2 в 2008 году

Рис. 3. Летальность по профилю клинических отделений в ОАР №2 в 2008 году

Рис. 4. Летальность % по профилю клинических отделений в ОАР №2 в 2008 году
Анализируя работу отделения и контингент пациентов, лечившихся в отделении за отчетный период, заметно увеличился рост пациентов с урологическими заболеваниями.
Таблица 2. Виды интенсивной терапии, проводимые в ОАР №2
| №
|
Виды интенсивной терапии
|
Количество манипуляций
|
| 2005
|
2006
|
2007
|
2008
|
| 1. |
Трахеостомия |
10 |
12 |
28 |
12 |
| 2. |
Катетеризация подключичной вены |
112 |
128 |
163 |
154 |
| 3. |
ИВЛ |
126 |
127 |
155 |
138 |
| 4. |
Тромболизис |
7 |
1 |
1 |
- |
| 5. |
Перидуральная анестезия |
91 |
58 |
77 |
87 |
| 6. |
Кардиоверсия |
18 |
23 |
27 |
30 |

Рис. 5. Виды интенсивной терапии, проводимые в ОАР №2 в 2005-2008 году
Таблица 3. Основные синдромы, явившиеся показанием к госпитализации в ОАР №2
| Показания и госпитализация
|
Умерло
|
Всего
|
| Количество пациентов
|
Количество в %
|
Количество пациентов
|
Количество в %
|
| Недостаточность кровообращения |
7
|
5,26 |
133
|
17,34 |
| Гиповолемический шок |
-
|
- |
117
|
15,12 |
| Травматический шок |
-
|
- |
-
|
- |
| Недостаточность дыхания |
2
|
11,1 |
18
|
2,35 |
| Эндотоксическийшок |
10
|
15,2 |
66
|
8,74 |
| Кома центральная |
2
|
12,5 |
16
|
2,09 |
| Кома медикаментозная |
-
|
- |
6
|
0,78 |
| Анафилактический шок |
-
|
- |
6
|
0,78 |
| Кома эндокринная |
-
|
- |
1
|
0,13 |
| Кома органная |
-
|
- |
9
|
1,17 |
| Полиорганная недостаточность |
3
|
20 |
15
|
1,96 |
| Послеоперационные больные |
1
|
0,26 |
383
|
49,54 |
| Всего:
|
25
|
3,24 |
771
|
100 |

Рис. 6. Основные синдромы, явившиеся показанием к госпитализации в ОАР№2
Вывод:
в отделении анестезиологии и реанимации №2 осуществляется лечение больных преимущественно хирургического и кардиологического профиля, в меньшей степени больные ЛОР и ЧЛХ отделений, а также ревматологического, неврологического, нефрологического, гастроэнтерологического и пульмонологического профилей. Всего за 2008 год в отделении реанимации находились на лечении 771 пациент.
Из вышеизложенного следует, что профиль пациентов пролеченных в реанимационном отделении многогранен и медсестра должна обладать навыками медсестры хирургии и терапии, навыками перевязочной и процедурной медсестры, быть своего рода психологом, учителем и наставником.
Должностная инструкция медицинской сестры-анестезиста отделения анестезиологии-реанимации №2
1. Общие положения
1.1 Медицинская сестра-анестезист отделения анестезиологии-реанимации относится к категории среднего медицинского персонала, принимается и увольняется приказом главного врача по согласованию с заведующим отделением анестезиологии-реанимации, главной медицинской сестрой и старшей медицинской сестрой отделения анестезиологии-реанимации.
1.2 На должность медицинской сестры-анестезиста отделения анестезиологии-реанимации назначается лицо, имеющее среднее медицинское образование, диплом по специальностям «Сестринское дело», «Лечебное дело» или «Акушерское дело», прошедшее первичную специализацию по специальности «Анестезиология и реаниматология» и имеющее сертификат специалиста по специальности «Анестезиология и реаниматология».
1.3 Медицинская сестра-анестезист отделения анестезиологии-реанимации в своей работе непосредственно подчиняется заведующему отделением анестезиологии-реанимации, старшей медицинской сестре отделения анестезиологии-реанимации, главной медсестре.
1.4 Распоряжения медицинской сестры-анестезиста являются обязательными для младшего медицинского персонала отделения анестезиологии-реанимации.
1.5 В своей деятельности медицинская сестра-анестезист отделения анестезиологии-реанимации руководствуется:
· законодательными и нормативными актами, регламентирующими оказание медицинской помощи;
· нормативно-правовыми актами государственных органов;
· положением об отделении анестезиологии-реанимации;
· положением, квалификационной характеристикой специалиста со средним медицинским и фармацевтическим образованием по специальности «Анестезиология и реаниматология»;
· настоящей должностной инструкцией;
· графиком работы;
· «Сборником для работы медицинских сестер реанимационно-анестезиологического отделения»;
· «Этическим кодексом медицинской сестры»;
· приказами и распоряжениями главного врача;
· инструкциями по охране труда, противопожарной, антитеррористической безопасности.
1.6 Медицинская сестра-анестезист отделения анестезиологии-реанимации должна знать:
· профессиональное назначение, функциональные обязанности и права специалиста;
· основы законодательства и права в здравоохранении;
· основы медицинского страхования;
· теоретические основы сестринского дела;
· медицинскую этику и деонтологию, психологию профессионального общения;
· возрастные анатомо-физиологические особенности;
· патофизиологию различных видов умирания и клинической смерти;
· восстановительного периода после оживления;
· основы клинического и фармакологического обоснования используемых средств, применяемых при проведении анестезии и интенсивной терапии;
· вопросы проницаемости медикаментов через плацентарный барьер;
· методы предоперационного обследования, подготовку к операции;
· современные методы общей, местной и регионарной анестезии;
· современные методы интенсивной терапии и реанимации при различных заболеваниях и критических состояниях;
· организацию сестринского ухода за больными на основе этапов сестринского процесса;
· методы и средства гигиенического воспитания; роль сестринского персонала в программах охраны здоровья населения;
· систему инфекционного контроля, инфекционной безопасности пациентов и медицинского персонала медицинского учреждения: асептику и антисептику;
· систему взаимодействия лечебно-профилактического учреждения с учреждениями санитарно-эпидемиологического профиля;
· организацию делопроизводства и учетно-отчетной деятельности структурного подразделения;
· основные виды медицинской документации;
· охрану труда и технику безопасности в медицинском учреждении;
· функциональные обязанности, права и ответственность младшего
персонала;
· основы медицины катастроф.
1.7 Медицинская сестра-анестезист отделения анестезиологии – реанимации должна обладать специальными знаниями в области анестезиологии и реанимации, а именно должна знать:
· наркозно-дыхательную и контрольно-диагностическую аппаратуру;
· инструментарий, используемый в анестезиологии и реаниматологии;
· фармакологическое действие основных препаратов, используемых при проведении анестезиологических пособий, правила их хранения, возможные осложнения, связанные с их применением;
· особенности анестезиологического обеспечения экстренных хирургических операций у взрослых и детей;
· инфузионно-трансфузионную терапию, парентеральное питание;
· терминальные состояния, общие принципы реанимации, и интенсивной терапии;
· особенности интенсивного наблюдения и лечения, больных в послеоперационном периоде;
· основные принципы интенсивной терапии и реанимации при шоке, коматозных состояниях;
· общие принципы интенсивной терапии и реанимации при отравлениях;
· общие принципы интенсивной терапии и реанимации при почечной и печеночной недостаточности;
· реанимационные мероприятия при механической асфиксии, утоплении, электротравме.
2. Обязанности
Медицинская сестра-анестезист отделения анестезиологии-реанимации обязана:
2.1 Организовывать труд в соответствии с настоящей инструкцией, графиком работы, «Сборником для работы медицинских сестер реанимационного и анестезиологического отделения».
2.2 Организовывать рабочее место.
2.3 Осуществлять подготовку дыхательной и контрольно-диагностической аппаратуры к работе, контроль исправности, правильности эксплуатации, техники безопасности.
2.4 Соблюдать требования, предъявляемые к маркировке предметов медицинского назначения.
2.5 Анализировать сложившуюся ситуацию и принимать решения в пределах своей профессиональной компетенции и полномочий.
2.6 Владеть коммуникативными навыками общения.
2.7 Владеть техникой сестринских манипуляций.
2.8Оценивать состояние и выделять ведущие синдромы и симптомы у больных и пострадавших, находящихся в тяжелом и терминальном состояниях – оказать экстренную доврачебную помощь при неотложных состояниях.
2.9Соблюдать фармацевтический порядок получения, хранения и использования лекарственных средств и иммунобиологических препаратов.
2.10 Готовить наркозную аппаратуру к работе, работать с аппаратурой:
2.11 Готовить набор для интубации, подобрать маски, носовые катетеры.
2.12 Готовить набор для пункции центральных вен: набор для внутривенного наркоза, для перидуральной анестезии.
2.13 Оценивать эффективность премедикации.
2.14 Оценивать восстановление мышечного тонуса по клиническим признакам.
2.15 Оценивать адекватность самостоятельного дыхания больного: проводить прием Селика.
2.16 Готовить к работе кардиомонитор, дефибриллятор.
2.17 Осуществлять венепункцию и катетеризацию периферических вен.
2.18 Проводить аспирацию содержимого из трахеобронхиального дерева, лаваж трахеобронхиального дерева, уход за трахеостомой, постуральный дренаж.
2.19 Готовить растворы и системы для инфузионно-трансфузионной терапии.
2.20 Вести наркозную карту и карту наблюдения.
2.21 Строго соблюдать правила личной гигиены, требования к форме одежды.
2.22 Обеспечивать наличие постоянного резерва стерильных шприцев и систем наборов для оказания неотложной помощи.
2.23 Выполнять и соблюдать график бактериологического контроля, мединструментария, перевязочного материала, регулярно и своевременно проходить медицинский осмотр.
2.24 Проводить дезинфекцию и стерилизацию наркозно-дыхательной аппаратуры, анестезиологического инструментария.
2.25 Выполнять следующие манипуляции:
· определение дыхательного объема по вентилометру;
· техника экстубации;
· подсчет пульса и частоты сердечных сокращений, определение дефицита пульса, техника измерения артериального давления, определение пульсового давления: техника измерения центрального венозного давления;
· техника проведения пробы на индивидуальную совместимость и резус-совместимость, метод биологической пробы при переливании крови, скорость инфузии, кристаллоидов, коллоидов, белковых препаратов крови и ее компонентов;
· метод восстановления проходимости дыхательных путей, туалет дыхательных путей с помощью отсосов, введение воздуховода, вентиляция методом «рот в воздуховод», вентиляция с помощью маски;
· техника наружного массажа сердца, сочетание наружного массажа с вентиляцией легких, оценка эффективности реанимации; определение пульса на сонной и бедренной артериях;
· оксигенотерапия, техника подачи кислорода через спирт;
· техника вибрационного массажа; техника трахеальной инстилляции;
· зондовое питание; техника введения назогастрального зонда;
· забор крови для клинико-биохимического исследования, в лаборатории Роспотребнадзора, судмедэкспертизы и т.д.
2.26 Своевременно и качественно вести медицинскую документацию согласно номенклатуре дел и требований стандартов.
2.27 Осуществлять контроль за работой младшей медицинской сестры по уходу за больными, санитарки отделения и выполнением ими должностных обязанностей, качеством выполненной работы.
2.28 Осуществлять прием и сдачу смены у постели пациента, рабочего места, проверку наличия предметов ухода, мединструментария, стерильных укладок для оказания неотложной помощи, медикаментов по установленному списку.
2.29 Выходить из отделения при обязательном уведомлении старшей медицинской сестры отделения или дежурного врача анестезиолога-реаниматолога.
2.30 Планировать и осуществлять основные этапы сестринского процесса при уходе за пациентами.
2.31 Проводить наблюдение за больным после наркоза.
2.32 Осуществлять контроль состояния пациентов во время интенсивной терапии, реанимации, оценивать эффективность реанимации.
2.33 Строго соблюдать алгоритмы выполнения всех видов манипуляций и процедур.
2.34 Ассистировать врачу при проведении сложных лечебно-диагностических манипуляций.
2.35 Помогать при перемещении и транспортировке пациентов из отделения анестезиологии-реанимации на диагностическое исследование.
2.36 Своевременно сообщать лечащему врачу и заведующему отделением, а в их отсутствие дежурному врачу:
· об отказе пациента от проведения манипуляций или процедур;
· об осложнениях, связанных с проведением медицинских манипуляций, процедур приемом медикаментов; о случаях ЧП и нарушениях внутреннего распорядка больницы.
2.37 Обеспечивать наличие укомплектованности аптечки для оказания неотложной помощи, согласно стандарту.
2.38 Обеспечивать инфекционную безопасность и безопасность среды пациентов в отделении.
2.39 Проводить комплекс мероприятий по профилактике внутрибольничных и особо опасных инфекций. Соблюдать меры предосторожности при работе с биологическими жидкостями.
2.40 Осуществлять контроль стерильности полученного материала и медицинского инструментария, соблюдать сроки хранения стерильного материала.
2.41 Обеспечивать правильный учет и хранение, использование ядовитых наркотических средств, психотропных и сильнодействующих веществ.
2.42 Соблюдать требования охраны труда, техники безопасности, производственной санитарии, гигиены труда, противопожарной безопасности при эксплуатации помещений, оборудования и оснащения.
2.43 Соблюдать морально-правовые нормы профессионального общения, выполнять требования трудовой дисциплины.
2.44 Оказывать доврачебную помощь при неотложных состояниях.
2.45 Качественно оказывать медицинскую помощь и выполнять назначения врача при оказании платных медицинских услуг, вести учетную документацию.
2.46 Систематически посещать научно-практические конференции и семинары, проводимые для среднего медицинского персонала.
2.47 Экономно, рационально использовать и обеспечивать сохранность материальных ценностей и ресурсов.
2.48 Своевременно подавать заявки старшей медицинской сестре своевременного обеспечения необходимые для работы предметы ухода, расходные материалы, медикаменты и дезинфицирующе средства, моющие средства и канцелярские товары.
3. Права
Медицинская сестра-анестезист отделения анестезиологии-реанимации имеет право:
3.1 Иметь доступ к информации, необходимой для качественного выполнения своих должностных обязанностей.
3.2 Вносить предложения администрации отделения анестезиологии-реанимации по совершенствованию качества медицинской помощи населению, улучшению организации условий своего труда.
3.3 Отдавать распоряжения и указания младшему медицинскому персоналу отделения, в соответствии с уровнем его компетенции и квалификации, контролировать их выполнение.
3.4 Требовать от сестры-хозяйки своевременного обеспечения необходимым мягким инвентарем.
3.5 Принимать участие в совещаниях, конференциях, семинарах, на которых рассматриваются вопросы, относящиеся к ее компетенции.
3.6 Участвовать в работе профессиональных медицинских ассоциаций.
3.7Повышать квалификацию и аттестовываться на присвоение квалификационных категорий.
3.8Участвовать в мероприятиях, проводимых для средних медицинских работников в ЛПУ, POOAMP РМЭ.
4. Оценка работы и ответственность
Медицинская сестра-анестезист несет ответственность за:
4.1 Осуществление возложенных на нее должностных обязанностей;
4.2 Организацию своей работы, своевременное и квалифицированное выполнение приказов, распоряжений и поручений руководства, нормативно-правовых актов по своей деятельности;
4.3 Соблюдение правил внутреннего распорядка, противопожарной безопасности и техники безопасности;
4.4Своевременное и качественное оформление медицинской и иной служебной документации, предусмотренной действующими нормативно-правовыми документами;
4.5Предоставление в установленном порядке статистической и иной информации по своей деятельности;
4.6Оперативное принятие мер, включая своевременное информирование руководства, по устранению нарушений техники безопасности, противопожарных и санитарных правил, создающих угрозу деятельности учреждения здравоохранения, его работникам, пациентам и посетителям.
За нарушение трудовой дисциплины, законодательных и нормативно – правовых актов медицинская сестра-анестезист может быть привлечена в соответствии с действующим законодательством в зависимости от тяжести проступка к дисциплинарной, материальной, административной и уголовной ответственности.
В работе отделения анестезиологии-реанимации №2 используются действующие приказы МЗ РФ:
№408
«О мерах по профилактике сывороточного гепатита и ВИЧ-инфекции»
№215
«О мерах по улучшению организации и повышении качества специализированной помощи больным, имеющим гнойно-хирургические заболевания»
№288
«Об утверждении Инструкции о санитарно-противоэпидемиологическом режиме больниц и о порядке осуществления органами и учреждениями санитарно-эпидемиологической службы государственного санитарного надзора за санитарным состоянием ЛПУ»
№720
«Об улучшении медицинской помощи больным с гнойными хирургическими заболеваниями и усиление мероприятий по борьбе с внутрибольничной инфекцией»
№501
«Профилактика СПИДа»
№330
«О мерах по улучшению учета и хранения, выписывания и использования наркотических и лекарственных средств»
№681
«Об утверждении перечня наркотических средств, психотропных веществ и их ресурсов, подлежащих контролю в РФ»
№245
«Нормативы к потреблению этилового спирта для учреждений здравоохранения, образования, социального обеспечения»
№214
«Сроки годности лекарственных форм, изготовленных в аптеке»
№79
«Об экстренной профилактике столбняка»
№170
«О мерах по совершенствованию, профилактике и лечении ВИЧ-инфекции в РФ»
№174
«О мерах по дальнейшему совершенствованию профилактики столбняка»
п. 5.3.6. СаНПиН 2.1.728–99
«Правила сбора, хранения и удаления отходов лечебно-профилактических учреждений»
СанПиН 2.1.3. 1375–03
«Гигиенические требования к размещению, устройству, оборудованию и эксплуатации больниц, родильных домов и других лечебных стационаров».
За период работы в отделении анестезиологии-реанимации совместно с врачами принимала участие в проведении современных методов интенсивной терапии: противошоковая терапия, дезинтоксикационная терапия, восстановление водно-солевого баланса в организме при экзогенных отравлениях и интоксикациях, дегидрационная терапия при отеках мозга, форсированный диурез, плазмоферез, переливание крови, у пациентов с дыхательной недостаточностью – респираторная поддержка, ЭДС в плановом порядке при мерцательной аритмии и в экстренном порядке при фибрилляции желудочков, проводила мониторное наблюдение за тяжелыми пациентами. Автор владеет методами реанимации: закрытый массаж сердца, проведение вспомогательной ИВЛ через маску и интубационную трубку. Использую визуальные, мониторные и лабораторные методы оценки состояния пациентов с оценкой цвета кожных покровов, состояния слизистых, положения пациента, наличие или отсутствие сознания, слежу за состоянием дренажей и катетеров.
Владею методикой забора на клинические, биохимические и бактериологические исследования, техникой определения сахара крови глюкометром. Владею специальными манипуляциями: подготовкой и подключением наркозно-дыхательной аппаратуры, использую контрольно-диагностические элекрокардиографы, мониторы, дозаторы.
В совершенстве владею техникой п/к, в/м, в/в инъекций, подготовкой систем для переливания крови и ее компонентов, проведением зондирования желудка с промыванием, определением группы крови и резус-фактора, катетеризацией мочевого пузыря и его промыванием. Провожу оксигенотерапию, санацию ТБД, подготавливает систему для измерения ЦВД.
Ассистирую врачу при проведении плевральной, перидуральной, люмбальной пункции, торакоцентезе, пункций перикарда, при катетеризации магистральных сосудов, перевязках и других манипуляциях.
Приемы и методы интенсивного наблюдения в ОАР №2
 Интенсивная терапия состоит из двух основных и неразрывных разделов – интенсивного наблюдения
и собственно лечебных мероприятий
. Сведения, получаемые при постоянном наблюдении за больным, находящимся в критическом состоянии, определяют тактику и содержание мероприятий интенсивной терапии. Основные черты интенсивного наблюдения – его непрерывность и использование наиболее информативных приемов и методов. Интенсивная терапия состоит из двух основных и неразрывных разделов – интенсивного наблюдения
и собственно лечебных мероприятий
. Сведения, получаемые при постоянном наблюдении за больным, находящимся в критическом состоянии, определяют тактику и содержание мероприятий интенсивной терапии. Основные черты интенсивного наблюдения – его непрерывность и использование наиболее информативных приемов и методов.
Существуют следующие приемы и методы интенсивного наблюдения:
1) наблюдение за общим состоянием больного, что включает: оценку сознания и психической сферы; положение в постели; выражение лица; состояние кожных покровов; оценку гидратации; выявление боли, кровотечений и других признаков «неотложности»; уточнение анамнестических данных, имеющих особое значение при проведении мероприятий интенсивной терапии;
2) наблюдение за объективным состоянием сердечнососудистой системы, органов дыхания, функцией почек и водным балансом, состоянием желудочно-кишечного тракта, нервной системы и т.д.;
3) инструментальные методы;
4) лабораторные методы.
Медицинские сестры по роду своей деятельности проводят в непосредственном общении с пациентом и наблюдении за ним больше времени, чем врачи. Вот почему медицинским сестрам в проведении интенсивного наблюдения принадлежит особая роль. Медицинские сестры, непрерывно следя за пациентами, сочетают постоянное наблюдение с выполнением врачебных назначений. Непрерывающийся контакт с пациентами позволяет своевременно выявить грозные симптомы прогрессирующей болезни и, следовательно, быстро осуществить неотложные терапевтические мероприятия. Кроме того, информация, накапливаемая в процессе интенсивного наблюдения, способствует уточнению диагноза, определению особенностей течения заболевания у каждого пациента, построению рациональной индивидуализированной терапии.
В процессе интенсивного наблюдения за пациентами все большее значение приобретают инструментальные и лабораторные методы неотложной диагностики, непрерывное наблюдение существенно облегчается использованием мониторов.
Несмотря на все увеличивающуюся механизацию и автоматизацию интенсивного наблюдения, и сейчас полностью сохраняется значение обычных, визуальных способов контроля. Медицинская сестра получает важные сведения на основании оценки жалоб пациента, его внешнего вида, положения в кровати и поведения, постоянного контроля за состоянием функций его органов и систем. В связи с этим работающим в отделении интенсивной терапии необходимо уметь быстро ориентироваться в обстановке и постоянно развивать профессиональную наблюдательность. Говоря о качествах медика, известный клиницист Ж. Шарко
подчеркивал, что «…самой лучшей похвалой для него будет, если его назовут наблюдательным, т.е. человеком, умеющим видеть то, что не замечают другие». Интересно и высказывание Линдсея
: «На одну ошибку вследствие незнания приходится десять ошибок вследствие недосмотра».
Осуществляя визуальный контроль за пациентом, медицинская сестра оказывает на него и психотерапевти ческое воздействие, что имеет большое значение в процессе интенсивной терапии. ческое воздействие, что имеет большое значение в процессе интенсивной терапии.
По своему клиническому значению информация, получаемая при интенсивном наблюдении, неоднородна по степени тревоги. С этой точки зрения различают текущие и настораживающие сведения, а также сигналы тревоги.
Текущие сведения обычно не свидетельствуют о существенном изменении состояния пациента и функций его важнейших органов и систем, а потому, как правило, не требуют значительных изменений проводимой интенсивной терапии.
Настораживающие сведения указывают на ухудшение функции тех или иных физиологических систем. Они могут быть предвестниками более тяжелых нарушений, представляющих серьезную опасность для жизни и нередко внезапно и бурно наступающих вслед за появлением настораживающих сведений. Например, при появлении на экране кардиомонитора, применяемого при длительном наблюдении за пациентом острым инфарктом миокарда, частых желудочковых экстрасистол возникает опасность фибрилляции желудочков сердца. Особенно опасны в этом отношении ранние экстрасистолы. К проводимому лечению при этом целесообразно добавить эффективные антиаритмические препараты, ввести в вену панангин или поляризующую смесь. Весьма тревожно также возникновение повторного болевого приступа у пациента с острым инфарктом миокарда. Это может быть проявлением продолжающегося тромбозирования ветви коронарной артерии и потребовать усиления использования антикоагулянтов, обезболивающих и сосудорасширяющих средств.
Сигналы тревоги являются поводом для немедленных энергичных действий, включая применение реанимационных мероприятий.
Сбор анамнеза всегда является важной функцией врача. Однако в условиях неотложной терапии получение достаточно полных анамнестических сведений обычно затруднено, так как пациент бывает не в состоянии давать ответы. Кроме того, на сбор сколько-нибудь полного анамнеза не бывает и времени, потому что требуется проведение неотложных мероприятий. В подобных условиях нередко используется прерывистый сбор анамнеза в промежутках между срочными лечебными мероприятиями из разговора с родственниками или изучения предъявленных медицинских справок, выписок, электрокардиограмм и т.д. В этом деле важную роль играет инициативная, опытная медицинская сестра, которая может оказать врачу действенную помощь в накоплении данных по анамнезу.
Большое значение приобретает аллергологический анамнез. Фармакологический анамнез – это выяснение характера лечения до поступления в отделение интенсивной терапии.
Таким образом, интенсивное наблюдение обеспечивает своевременность проведения соответствующих профилактических и лечебных мероприятий, необходимых для поддержания жизненно важных функций пациента.
Чтобы представить характер работы персонала отделения анестезиологии-реанимации №2, необходимо знать контингент пациентов.
Отделение реанимации является отделением смешанного профиля – хирургического и терапевтического. Хирургический профиль составляют пациенты с урологической, гинекологической и проктологической патологией, а также гнойно-септической инфекцией. Пациенты отделений кардиологии, пульмонологии, ревматологии, гастроэнтерологии составляют терапевтический профиль отделения.
Самый большой процент лечившихся пациентов в отделении анестезиологии и реанимации №2 занимают послеоперационные пациенты. Ниже приведены обобщенная таблица и диаграмма, показывающие работу нашего отделения с этой категорией больных за последние 4 года.
Таблица 4. Количество пролеченных пациентов в ОАР №2 с различной хирургической патологией в 2005–2008 годах
| Профиль клинических отделений
|
Пролечено пациентов
|
| 2005
|
2006
|
2007
|
2008
|
| Урологическое |
204 |
203 |
210 |
241 |
| Гинекологическое |
51 |
234 |
187 |
176 |
| Хирургическая инфекция |
25 |
28 |
19 |
30 |
| Проктологическое |
75 |
64 |
107 |
103 |
| ЧЛХ |
18 |
21 |
14 |
24 |

Рис. 7. Количество пролеченных пациентов в ОАР №2 с различной хирургической патологией в 2005–2008 гг.

Рис. 8. Общее количество пролеченных пациентов хирургического профиля в ОАР №2 в 2005–2008 гг.
Таким образом, можно сделать вывод:
наибольшее количество пролеченных пациентов приходится на отделения урологического и гинекологического профилей. Причем, если количество пациентов урологического профиля с каждым годом растет, то количество пациентов гинекологического профиля снижается. Стабильным остается количество пациентов с хирургической инфекцией, проктологии и ЧЛХ. Наглядно % количество пролеченных пациентов от общего числа пациентов с хирургической патологией представлено в таблице 5.
Таблица 5. Количество пролеченных пациентов % в ОАР №2 с различной хирургической патологией в 2005–2008 годах
| Профиль клинического отделения
|
Пролечено пациентов, %
|
| 2005
|
2006
|
2007
|
2008
|
| Урологический |
54,6
|
36,9 |
39,1
|
41,9
|
| Гинекологический |
13,7 |
42,4
|
34,8 |
30,7 |
| Хирургическая инфекция |
6,7
|
5,1 |
3,5 |
5,2 |
| Проктологический |
20,1
|
11,6 |
19,9 |
17,9 |
| ЧЛХ |
4,8 |
13,8
|
2,6 |
4,2 |
| Всего, чел. |
373 |
550 |
537 |
574
|
Основной задачей в лечении послеоперационных пациентов является ведение раннего послеоперационного периода, а также профилактика и лечение осложнений, которые могут развиться у пациентов в связи с анестезией и оперативным вмешательством.
Сестринский процесс ухода за послеоперационными пациентами
| Проблемы пациента
|
Характер сестринских вмешательств
|
| Послеоперационная боль |
· Обезболивание по назначению врача |
| Проблемы, связанные с мочеиспусканием |
· Провести мероприятия, побуждающие к мочеиспусканию
· При неэффективности повести катетеризацию мочевого пузыря
|
| Тошнота, рвота |
· Придать положение, позволяющее избежать аспирации рвотных масс
· Применение противорвотных средств по назначению врача
· Опорожнить желудок зондом
|
| Проблемы, связанные с кишечником |
· Введение газоотводной трубки
· Постановка клизм
· Медикаментозная стимуляция кишечника
· Контроль за отхождением газов, стулом
|
| Послеоперационное питание |
· В первые сутки – голод и ограничение в питье
· Соблюдение диеты: постепенный переход от «0» стола к общему столу
· Проведение парентерального и зондового питания по назначению врача
|
| Состояние повязок, дренажей |
· Наблюдение за состоянием повязки
· Контроль за функционированием дренажей, не допускать выпадения и перегибания дренажей
|
| Физическая активность |
· Создавать режим физической активности
· Обучить пациента менять положение тела в постели, приподниматься, присаживаться
|
Как уже отмечалось выше, одной из проблем может быть послеоперационная боль. Адекватная терапия послеоперационной боли в настоящее время рассматривается в качестве неотъемлемой части хирургического лечения. Купирование послеоперационной боли не только уменьшает страдания пациента, но и снижает частоту послеоперационных осложнений. Оценка боли является важным элементом эффективного послеоперационного обезболивания.
Принципы адекватной оценки боли
· Исследование интенсивности боли осуществляется как в покое, так и при движениях пациента, что позволяет оценить его функциональный статус.
· Эффективность обезболивания определяется оценкой интенсивности боли до, и после назначения каждого анальгетика или метода анальгезии.
· В отделении реанимации, где находятся пациенты с болью высокой интенсивности, ее оценка на начальном этапе лечения осуществляется каждые 15 минут, а затем, по мере снижения интенсивности, каждые 1–2 часа.
· Интенсивность боли, эффективность обезболивания, а также наличие побочных эффектов регистрируется в «Карте интенсивного наблюдения и лечения». Это необходимо для соблюдения преемственности лечения боли, а также контроля его качества.
· Внезапное усиление интенсивности боли, особенно связанное с появлением таких признаков, как гипотензия, тахикардия, лихорадка, требует немедленной клинической оценки состояния пациента, поскольку может быть связано с развитием инфекционных осложнений, тромбозов глубоких вен нижних конечностей т.д.
Для определения интенсивности боли используют специальные шкалы оценки боли. Использование какой-то одной шкалы в пределах отдельной больницы позволяет всему персоналу, занимающемуся обезболиванием, «говорить на одном языке». На рисунке представлены различные варианты шкал самооценки боли.
А.
Оценка боли по выражению лица: пиктограмма шести лиц с различной мимикой, отражающей спектр ощущений от улыбки и хорошего настроения до страдания. Эта шкала может быть использована у пациентов, общение с которыми затруднено.
Б.
Вербальная рейтинговая шкала: пациента просят оценить боль по одному из пяти критериев: отсутствие боли, слабая, средняя, сильная, невыносимая боль.
В.
Цифровая рейтинговая шкала: представляет собой отрезок прямой с цифрами от 0 до 5, где 0 соответствует полному отсутствию боли, а 5 – максимально возможной, невыносимой боли.
Г.
Визуально-аналоговая шкала: представляет собой отрезок длиной 10 см, без делений и цифр, начало которого имеет обозначение «боли нет», а окончание – «невыносимая боль». Пациент делает отметку на этом отрезке в точке, которая отражает интенсивность его боли.
Уход за пациентами после оперативного вмешательства на кишечнике, кроме проведения сестринского процесса, включает в себя уход за стомой, который ведется на основании стандарта сестринских манипуляционных технологий «Уход за колостомой, илеостомой».
Стома регулярно осматривается, оценивается ее цвет, целостность линии шва между стомой и кожей. Красный цвет кишки означает ее жизнеспособность, кишка с нарушенным кровообращением выглядит темной.
В зависимости от локализации стомы изменяется характер отделяемого.
Таблица 6
| Локализация
|
Тип отделяемого, консистенция
|
Нарушение водного баланса
|
| Подвздошная кишка
|
От жидкого до пастообразного |
Наблюдать за признаками обезвоживания при сильном поносе |
| Восходящая кишка
|
От жидкого до мягкого |
Наблюдать за признаками обезвоживания при сильном поносе |
| Поперечно-ободочная кишка
|
Мягкое |
Может возникнуть при поносе |
| Сигмовидная кишка
|
От жидкого до сформировавшегося стула |
Обычно не является проблемой |
После операции основное отличие стомированного пациента от любого другого человека состоит в том, что он лишен возможности управлять деятельностью своего кишечника, осуществлять функцию удержания каловых масс и газов. Однако, выполняя несложные рекомендации и используя современные средства ухода за стомой, можно не только сохранить привычный образ жизни, но и в некоторых случаях вернуться на работу – таких примеров сотни. Поскольку слизистая оболочка чрезвычайно нежна и ранима, уход за стомой – это, прежде всего соблюдение правил гигиены и защита стомы от травм. Тем не менее, даже при самом тщательном уходе из стомы периодически возможно выделение капелек крови. Этого не следует пугаться, никаких особых мер в подобных случаях не требуется. Как правило, стома надежно защищена от травм, находясь в калоприемнике. При его отсутствии рекомендуется использовать густые нейтральные смазки: цинковую мазь, пасту Лассара. Обмывать стому и кожу вокруг следует круговыми спиральными движениями теплой водой с мылом, не забывая смывать его в конце процедуры с помощью мягкой салфетки. Аналогичной салфеткой после мытья промокательными движениями следует обсушить кожу и стому. Это делается перед смазыванием кожи или наклеиванием калоприемника, который наклеивается только на чистую, сухую и ничем не смазанную поверхность).
Пациенты урологического отделения как правило, поступают в ОАР №2 после проведенной им операции аденомэктомии. В этом случае проводится тщательный уход за цистостомой, которая промывается раствором фурациллина 2–3 раза в день. У данной группы пациентов медицинская сестра может диагностировать следующие проблемы:
· расстройство мочеиспускания из-за наличия цистостомы;
· нарушение сна;
· зуд кожи вокруг цистостомы;
· боль в поясничной области;
· слабость в послеоперационный период.
Сестринскими вмешательствами могут быть:
· наблюдение за состоянием пациента;
· перевязка послеоперационной раны;
· организация диетического питания;
· предупреждение развития инфекции мочевыводящих путей;
· уход за цистостомой;
· профилактика и лечение пролежней.
Очень часто пациенты после операции переводятся в отделение реанимации на продленной ИВЛ. Столь же часто встречается и нарушение сознания у больного, выраженное тахипноэ с участием вспомогательной мускулатуры, патологические ритмы дыхания являются показанием для интубации трахеи и перевода больного на управляемую ИВЛ. Продолжительность ИВЛ исчисляется часами, сутками, неделями, иногда месяцами. Столь длительное замещение дыхания предъявляет высокие требования не только к аппаратуре, но и ко всему медперсоналу.Контроль за состоянием пациента в процессе ИВЛ должен быть тщательным. Всегда надо помнить, что больной абсолютно беспомощен и десятки причин могут в любой момент привести к непоправимым последствиям.
Основные требования при проведении ИВЛ
· Обеспечение проходимости дыхательных путей контроль наложения интубационных трубок, своевременная аспирация содержимого трахеобронхиального дерева, ингаляции муколтических антибактериальных препаратов, вибрационный массаж грудной клетки и т.д.)
· Периодический контроль ДО, пиковых давлений вдоха и выдоха, МОВ, газового состава крови, КОС
· Регулярная регистрация основных показателей функции кровообращения
· Систематический контроль равномерности вентиляции легких
· Регулярная регистрация температуры тела, контроль диуреза, плотности мочи, баланса жидкости
· При длительной ИВЛ – рациональное парентеральное или зондовое питание, контроль деятельности кишечника, профилактика инфекции мочевых путей, пролежней
· Профилактика осложнений, связанных с длительным пребыванием интубационной или трахеостомической трубки в дыхательных путях
· Увлажнение и обогрев дыхательной смеси, что важно для слизистой оболочки трахеи и бронхов
· Своевременный перевод пациента на самостоятельное дыхание при тщательной оценке основных показателей, свидетельствующих об адекватности спонтанности дыхания.
Схема проведения некоторых диагностических и лечебных мероприятий в процессе длительной ИВЛ
| Мероприятия
|
Периодичность
|
| Оценка степени сознания, цвета и влажности кожных покровов |
В дневное и ночное время – каждый час |
| Измерение АД, пульса |
Каждый час |
| Измерение ЦВД |
Постоянно |
| Мониторное наблюдение |
Постоянно |
| Контроль параметров ИВЛ |
Каждый час |
| Диурез, клинические и биохимические анализы крови и мочи |
Ежедневно, при ухудшении состояния чаще |
| Рентгенография легких |
В первые 4 – 5 суток ежедневно, затем – по показаниям |
| Цитобактериологические исследования мокроты |
Каждые 3 – 4 дня |
| Поворот пациента |
В дневное время – каждый час, в ночное – через 2 часа |
| Постуральный дренаж |
3 – 4 раза в сутки на 30 – 40 мин. |
| Аспирация секрета из дыхательных путей, вибрационный массаж грудной клетки |
До и после каждого поворота |
| Промывание дыхательных путей, фибробронхоскопия |
По показаниям |
| Смена интубационной трубки |
По показаниям |
| Кормление пациента, парентеральное питание |
До 6 раз в сутки, постоянно |
| Обработка полости рта |
4 – 5 раз в сутки |
| Очистительные клизмы |
Через день |
| Промывание мочевого пузыря |
3 – 4 раза в сутки |
| Уход за респиратором |
2 – 3 раза в сутки |
Пациент, которому проводят ИВЛ, не может разговаривать, если даже сознание сохранено. Он выражает жалобы и просьбы знаками или пишет на бумаге. Общение с больным, лишенным речи, испытывающим многочисленные неприятные ощущения и неудобства, требует сочувствия к его страданиям, большого терпения, постоянного внимания. У пациентов, находившихся на ИВЛ короткое время, метод перевода на самостоятельное дыхание не имеет большого значения. После длительной ИВЛ перевод больного на самостоятельное дыхание производится постепенно. Перевод нельзя и затягивать, это грозит усталостью дыхательных мышц. В начале больной дышит самостоятельно через интубационную трубку или через трахеотомическую канюлю по 5–15 минут 2–6 раз в дневное время, затем периоды увеличиваются.
Более продолжительное дыхание через трубку приводят к усталости дыхательных мышц. Больному объясняют процедуру. Изголовье приподнимают на 30–45°. Под рукой должно быть все необходимое для повторной интубации.Тщательно отсасывают мокроту. Манжетку сдувают сначала на половину потом полностью. Извлекают эндотрахеальную трубку, дают увлаженный кислород через маску. Больного просят хорошо откашляться и сделать несколько глубоких вдохов. Определяют АД, ЧСС, ЧД, заносят в карту интенсивного наблюдения.
После окончания работы весь анестезиологический инструментарий, комплектующие детали ИВЛ проходят дезинфекцию высокого уровня при полном погружении в дезинфектант. Далее промываются под проточной водой, сушатся. Съёмные части дыхательного контура стерилизуются в ЦСО.
Клапан вдоха стерилизуют в этиловом спирте 700
– 60 минут.
Корпус аппарата ИВЛ дважды протирают стерильной ветошью смоченной в дезрастворе.

Рис. 14. Аппарат для искусственной вентиляции легких CHIROLOGSV, используемый в ОАР №2
Аппарат полностью собирают, проверяют готовность к работе:
1. Убедится, что все присоединительные элементы хорошо подходят друг к другу.
2. Проверить, что в увлажнитель залита стерильная дистиллированная вода.
3. Убедится, что кислородный шланг присоединен к центральной кислородной системе.
4. Присоединив к адаптеру респиратора дыхательный мешок, убедится, что он раздувается во время вдоха и легко спадается во время выдоха.
Для предотвращения осеменения аппарата микроорганизмами, в дыхательный мешок наливают спиртовой раствор хлоргексидина. Аппарат накрывают чистой пеленкой. Учитывая, что в отделении любой момент может возникнуть ситуация, требующая немедленного начала ИВЛ, аппарат следует постоянно хранить полностью собранным и укомплектованным. Полнаякомплектность каждого респиратора должна быть обязательным условием работы.
В тех случаях, когда предполагается длительное проведение ИВЛ, показана трахеостомия. Трахеостомию выполняют с соблюдением строжайших правил асептики, как при любой полостной операции. Оперируют в основном в операционной под общим обезболиванием, с добавлением местной анестезии. Канюлю закрепляют, обводя вокруг шеи больного две завязки, продетые в отверстие щитка, и связав их между собой на боковой поверхности шеи легко развязываемым узлом. Недопустимо пришивать щиток канюли к коже. Под щиток подкладывают разрезанную до половины стерильную марлевую салфетку, которую необходимо менять каждые 4–5 часов и по мере загрязнения. Уход за больным после трахеостомии требует большого опыта и внимания.
Показания и противопоказания к трахеостомии
Третье правило реанимации гласит: «Если есть сомнения, надо ли накладывать трахеостому или нет, то, значит, показана операция трахеостомии».
Показания к трахеостомии:
1. Основные показания
а) острый стеноз гортани;
б) нарушение дренажной функции трахеобронхиального дерева;
в) некомпетентность нервно-мышечного аппарата дыхания.
2. а) абсолютные;
б) относительные.
3. а) экстренные;
б) срочные;
в) плановые.
Противопоказания к трахеостомии:
1. Отказ больного и родственников.
2.Трахеохондромаляция.
3.Анатомические трудности в области шеи.
4.Коагулопатия.
5.Ранее выполнявшиеся операции на шее.
Выбор трахеостомической трубки:
1. Металлические
| недостатки: |
отсутствие манжеты; невозможность ИВЛ. |
2. Пластиковые с манжетой низкого давления:
| недостатки: |
отсутствие сменной внутренней канюли, |
| достоинства: |
наличие манжеты; возможность ИВЛ. |
3. Пластиковые трубки со сменной внутренней канюлей и манжетой низкого давления.
| достоинства: |
возможность ИВЛ; наличие манжеты. |
4. Трахеостомическая трубка с возможностью надманжеточной аспирацией и обеспечения дренирования накапливающейся в легких мокроты.
| достоинства: |
возможность ИВЛ; возможность надманжеточной аспирации. |
Давление в манжете должно измеряться специальным манометром.
Методы трахеостомии
1.Коникотомия.
2.Открытая трахеостомия.
3.Черезкожная дилятационная трахеостомия.
Преимущества трахеостомии перед интубацией
· безопасность дыхательных путей;
· исключение травматизации связочной и голосового аппарата гортани;
· снижение мертвого пространства и сопротивления дыхательных путей;
· простота санации дыхательных путей и ротовой полости;
· возможность перорального питания.
Ранняя трахеостомия или продленная интубация трахеи:
· меньше дней на ИВЛ и в реанимации;
· меньше пневмоний;
· меньше повреждений рта и полости;
· ниже частота случайных экстубаций;
· ниже летальность.
Причины неблагоприятного эффекта и возможные осложнения трахеостомии:
· нарушение физиологии дыхания;
· механическое воздействие трахеостомической трубки;
· осложнения, связанные с выполнением процедуры трахеостомии;
· несоблюдение правил ухода за трахеостомой.
Алгоритм аспирации содержимого трахеобронхиального дерева через интубационную и трахеостомическую трубку у больных, находящихся на ИВЛ
 Цель: Цель:
1.Удаление секрета из просвета интубационной и трахеостомической трубки и нижних отделов трахеи.
2.Получение материала дня бактериологического анализа.
Показания:
1.Булькающие звуки в трубке.
2.Появление пузырей в тубусе трубки.
3.Нарастание явлений гипоксии и гиперкапнии у больного.
4.Повышение давления в контуре аппарата ИВЛ на вдохе при контроле вентиляции по объему.
5.Снижение объема вентиляции при ИВЛ, контролируемой по давлению.
6.Выявление патологической микрофлоры.
Правила проведения трахеобронхиальной аспирации:
1.При выполнении данной процедуры пациент должен находится на спине.
2.Эту процедуру должны выполнять два человека.
3.Манипуляция осуществляется при строгом соблюдении асептики.
4.Включать разряжение только после того, как конец катетера подведен к месту отсасывания, иначе травмируется слизистая.
5.Отсасывание не должно быть более 10–15 сек.
| Этапы
|
Обоснования
|
| Оснащение
|
| 1. Вакуумный аспиратор с регулировкой степени раздражения |
Для проведения вакуумной аспирации |
2. Набор стерильных катетеров:
а) диаметр катетера должен быть меньше, чем половина диаметра трубки;
б) отверстия должны быть на конце катетера и с боку.
|
Профилактика инфицирования ТБД
а) предупреждение возникновения ателектазов;
б) для более эффективной аспирации секрета.
|
| 3. Монитор |
Осуществлять контроль ЧСС и сатурации |
| 4. Шприц для распускания раздувной манжеты |
Профилактика пролежней трахеи |
| 5. Стерильные перчатки |
Предотвратить кросконтаминацию через руки персонала |
| 6. Стерильный физиологический раствор натрия хлорида |
Для разжижения мокроты и облегчения ее удаления |
| 7. Стерильные пробирки со средой |
Для взятия материала на бакпосев |
| I. Проведение процедуры
|
| 1. Объяснить пациенту смысл манипуляции |
Снизить эмоциональные и физические страдания больного и по возможности добиться сотрудничества |
| 2. Провести перкуссионный массаж грудной клетки |
С целью улучшения отхождения мокроты |
| 3. Провести преоксигенацию 100% кислородом в течение 2 минут |
Профилактика гипоксии |
| 4. Распустить манжетку интубационной трубки |
Профилактика пролежней трахеи |
| 5. Провести гигиеническую обработку рук, надеть стерильные перчатки |
Профилактика кросконтаминации |
| II
. Выполнение процедуры
|
| 1. Ввести стерильный катетер в тубус трубки так, чтобы его конец не выходил за срез трубки больше, чем на 1–2 см |
Удалить секрет из нижних отделов трахеи. Более глубокое введение может травмировать слизистую трахеи и позволить санировать только один бронх. |
| 2. Включить вакуумный аспиратор с разрежением не более 100 мм. вд. ст. |
Профилактика бронхотравм |
| 3. Провести прерывистое удаление мокроты, извлекая и поворачивая катетер вокруг своей оси. Аспирацию проводить не более 15 сек. |
Для более эффективного удаления мокроты. Профилактика гипоксии. |
| 4. Ввести физиологический раствор натрия хлорида в объеме 5 мл до аспирации, которую проводят через 5 дыхательных циклов |
Для разжижения мокроты и более тщательного ее удаления. |
| 5. Повторное выполнение процедуры провести через 10–15 дыхательных циклов аппарата ИВЛ со 100% кислородом и после восстановления ЧСС и сатурации |
В случае развития нарушения ритма сердца и резкого падения сатурации в ходе манипуляции – аспирацию прекратить. |
| 6. При необходимости забрать секрет из ТБД для бакисследования в стерильную пробирку со средой. Материал берется до начала антибактериальной терапии, затем в плановом порядке 2 раза в неделю. |
Для получения исходного результата и своевременного начала антибактериальной терапии с учетом чувствительности. |
| 7. Надуть манжетку интубационной трубки, чтобы давление в ней было не более 25 см. вд. ст. |
С целью профилактики аспирации и пролежней трахеи. |
| 8. Провести удаление секрета из полости рта, ротоглотки и носовых путей. |
Предотвратить затекание содержимого ротовой полости в дыхательные пути. |
| III. Окончание процедуры
|
| 1. Провести контроль показателей мониторинга и повторную аускультацию. |
Убедиться в эффективности процедуры и восстановлении ЧСС и сатурации. |
| 2. Промыть шланг аспиратора. Дезинфицировать. |
Механическая очистка. Профилактика ВБИ. |
| 3. Утилизовать использованные катетеры и перчатки после соответствующей дезинфекции |
Профилактика возникновения и распространения ВБИ. |
| 4. Занести сведения о проведенной процедуре в карту наблюдения. |
Контроль за регулярностью проведения манипуляции, своевременное выявление осложнений. |
Любое заболевание и любая травма могут при тяжелом их течении привести к коме. Но наиболее часто кома возникает при первичном поражении головного мозга в результате тяжелой гипоксии, черепно-мозговой травмы, кровоизлияния в мозг, воспаления мозговых оболочек и ткани мозга, при отравлениях и тяжелых нарушениях обмена.
В зависимости от тяжести поражения мозга кома подразделяется на несколько стадий: легкую, средней тяжести и тяжелую. Для определения глубины угнетения сознания используется шкала Глазго.
Шкала комы Глазго
| Признак
|
Оценка
|
Характер реакции
|
| Открывание глаз |
4 |
Самостоятельное |
| 3 |
По приказанию |
| 2 |
На боль |
| 1 |
Отсутствует |
| Лучший словесный ответ |
5 |
Полностью правильный |
| 4 |
Затрудненный, замедленный |
| 3 |
Неправильный |
| 2 |
Невнятный |
| 1 |
Отсутствует |
| Лучшая двигательная реакция |
6 |
Полностью нормальная |
| 5 |
Указывает место боли |
| 4 |
Отдергивание в ответ на боль |
| 3 |
Сгибание в ответ на боль |
| 2 |
Разгибание в ответ на боль |
| 1 |
Отсутствует |
Определенная сумма баллов позволяет оценить уровень угнетения сознания:
15 б – ясное сознание;
14–13 б – оглушение;
9–12 б – сопор;
4–8 б – кома;
3 б – смерть мозга.
Интенсивная терапия включает в себя реанимационные мероприятия. Их главная цель предупредить усиление и уменьшить существующую гипоксию мозга, для этого необходимо:
· восстановить свободную проходимость дыхательных путей
· нормализовать кровообращение
· даже при внешнем отсутствии признаков нарушения дыхания и кровообращения иметь наготове все для проведения ИВЛ и массажа сердца.
Сестринский процесс
| Проблемы пациента
|
Характер сестринских вмешательств
|
| Дыхательная недостаточность |
· оксигенотерапия
· использование воздуховода
· контроль показаний пульсоксиметра
· проведение ИВЛ совместно с врачом
|
| Риск образования пролежней |
· профилактика развития пролежней согласно отраслевому стандарту №123 «Протокол ведения больных. Пролежни» |
| Утрата физической активности |
· обеспечить пациенту уход за глазами, ушными раковинами, полостью носа и рта, согласно алгоритмам сестринской деятельности |
| Наличие трахеостомы |
· осуществлять уход за трахеостомой согласно отраслевому стандарту «Уход за трахеостомой в условиях лечебного учреждения» |
| Проблемы, связанные с кишечником |
· контроль за опорожнением кишечника
· постановка очистительной клизмы по назначению врача
|
| Проблемы, связанные с питанием |
· зондовое кормление 6 раз в сутки
· проведение парентерального питания
|
| Проблемы, связанные с мочеиспусканием |
· использование памперсов
· наличие постоянного мочевого катетера и уход за ним
· контроль за диурезом
|
| Сердечнососудистая недостаточность |
· снятие ЭКГ
· постоянный кардиомониторинг
|
Отделение реанимации также оснащено современными средствами ухода за тяжелыми больными, весь медицинский персонал специально подготовлен для осуществления ухода и реанимационных мероприятий в любом необходимом объеме. Большое значение имеют гигиенические мероприятия. Послеоперационным больным нужно ежедневно осуществлять гигиеническую обработку кожных покровов, смену постельного белья, проводить гигиену полости рта, глаз, носовых ходов во избежание присоединения вторичной инфекции. Следует большое внимание уделить профилактике осложнений, в частности профилактике пролежней: в соответствии с отраслевым стандартом «Протокол ведения больных. Пролежни».
Основные принципы ухода заключаются в следующем:
1. Правильное размещение пациента на кровати. Обязательное наличие противопролежневого матраца, а так же дополнительных валиков и подушек для комфортного положения пациента и во избежание пролежней в наиболее уязвимых участках тела.
2. Наличие поперечной простыни на кровати. Важно не тащить пациента, а приподнимать над поверхностью кровати на простыне во избежание трения и сдвига тканей.
3.Постельное белье должно быть хлопчатобумажным, пропускающим воздух. Простыни не должны иметь складок и швов, их следует заправлять под матрас так, чтобы при малейшем движении пациента они не собирались в складки.
4.После каждого кормления необходимо осматривать кровать на наличие крошек.
5.Следует изменять положение тела пациента каждые два часа, независимо от того, какой у пациента матрас. Вечером нужно заранее обговорить с пациентом, какое положение он будет принимать в ночные часы. Наличие у пациента дренажей, промывочных систем, капельниц и т.д. не дает оснований не поворачивать пациента.
6.При каждом перемещении нужно осматривать участки риска возникновения пролежней.
7.Ни в коем случае не делать массаж на гиперемированных участках кожи, тем более в области костных выступов.
8.При проведении гигиенических процедур нужно пользоваться жидким или мягким мылом, махровым полотенцем или мягкой губкой. Кожу следует тщательно высушивать промокательными движениями. Если кожа слишком сухая и есть риск растрескивания, – пользоваться увлажняющим или питательным кремом.
9.Некоторые пациенты могут страдать непроизвольным мочеиспусканием и дефекацией. В таких случаях следует незамедлительно производить гигиенический уход и смену постельного белья.
10.Суточный рацион должен быть достаточно калорийным. В нем должен обязательно присутствовать белок, витамин «С», достаточное количество жидкости, если нет противопоказаний.
11.При поступлении в стационар начинается общение медсестры, как с пациентом, так и с его близкими и родственниками. Медсестра проводит обучение пациента и родственников технике перемещения, проведению гигиенических процедур, рассказывает об основных факторах риска возникновения пролежней и показывает области, в которых они чаще всего появляются. Обучая пациента и родственников, медсестра находит себе помощников.
Огромная роль в практике работы медицинской сестры отделения реанимации принадлежит – электрокардиографии
. Медицинские сестры должны знать правила использования электрокардиографа, в совершенстве владеть техникой съемки ЭКГ и быть знакомыми с нормальными и патологическими их вариантами.
В электрокардиографе имеется шланг отведений, а на концах проводов – различного цвета разъемы. К электродам, накладываемым на различные участки тела, присоединяются штыри штепселей: к правой руке – красный, к левой руке – желтый, к левой ноге – зеленый, к правой ноге – коричневый или черный. Затем при соответствующем положении ручки переключателя отведений записываются отведения от конечностей: стандартный I, II, III, усиленные однополюсные отведения aVR, aVL, aVF.
Для записи грудных однополюсных отведений V1
; V2
; V3
; V4
; V5
; V6
электрод с грушей-присоской устанавливается последовательно на грудной клетке в следующих 6 позициях:
V1
– у правого края грудины в четвертом межреберье;
V2
– у левого края грудины в четвертом межреберье;
V3
– на середине линии, соединяющей точки 2-й и 4-й позиций;
V4
– на срединно-ключичной линии в пятом межреберье;
V5
– на левой передней подмышечной линии на уровне 4-й позиции;
V6
– на левой средней подмышечной линии на том же уровне.

Рис. 19. Схема расположения грудных электродов при снятии ЭКГ
Нормальная ЭКГ представляет собой кривую, состоящую из 6 зубцов: P, Q, R, S, T, U.

Рис. 20. Нормальный комплекс ЭКГ

Рис. 21. Электрокардиографические характеристики в норме
Помимо ЭКГ, в настоящее время разработаны и используются способы непрерывного мониторного наблюдения и за другими параметрами, характеризующие деятельность сердечно-сосудистой системы. Мониторное наблюдение с использованием сигналов тревоги позволяет немедленно обнаружить даже кратковременные нарушения ритма и другие отклонения функции сердечно-сосудистой системы, что дает возможность немедленно
производить необходимые терапевтические мероприятия. В отделении анестезиологии-реанимации №2 используется кардиомониторы LifeScope и InnoCare – TMONITORIMM – 5. INNOMED

Рис. 22. Кардиомонитор InnoCare – TMONITORIMM – 5. INNOMED
За последние годы широкое применение получила небулазерная терапия для лечения обострений бронхиальной астмы. Применение небулайзеров имеет ряд преимуществ:
· возможность введения высокой дозы лекарственных средств;
· отсутствие необходимой координации вдоха с ингаляцией;
· удобство применения;
· отсутствие побочных реакций со стороны сердечнососудистой системы.
В отделение реанимации поступают пациенты с нарушением обмена веществ – сахарным диабетом.
Сахарный диабет – это заболевание, основным симптомом которого является повышение уровня сахара в крови. Правильнее говорить о диабете, как о группе заболеваний. Классификация Всемирной организации здравоохранения выделяет несколько его видов. Большинство больных диабетом имеют сахарный диабет 1 или 2 типа.
Типы сахарного диабета.
Сахарный диабет 1 типа
развивается в молодом возрасте, начало его всегда сопровождается выраженными симптомами гипергликемии: больной худеет, чувствует слабость, жажду, выделяет большое количество мочи. Характерным является наличие ацетона в моче, возможен также запах ацетона в выдыхаемом воздухе. Если вовремя не обратиться к врачу и не начать лечение инсулином, состояние ухудшается и может развиться диабетическая кома.
Причиной сахарного диабета 1 типа является прекращение выработки инсулина поджелудочной железой. Происходит это на фоне особой генетической предрасположенности, которая при воздействии внешних факторов приводит к изменению состояния иммунной системы организма и в дальнейшем к развитию диабета.
Сахарный диабет 2 типа
встречается значительно чаще. Это заболевание характерно для более зрелого возраста: он выявляется, как правило, после 40 лет. Около 90% больных сахарным диабетом 2 типа имеют избыточный вес. Для этого типа диабета характерна высокая распространенность среди родственников. Начинается заболевание, в отличие от диабета 1 типа, постепенно, часто совершенно незаметно для больного. Поэтому человек может достаточно долго болеть, но не знать об этом. Повышенный уровень сахара крови может быть выявлен случайно, при обследовании по какому-либо другому поводу. В то же время бывают и случаи с яркими проявлениями гипергликемии, напоминающие 1 тип, однако ацетон при диабете 2-типа практически не появляется. Диабетическая кома также довольно редкое явление. Она все же может развиться, если к диабету 2 типа присоединяется какое-то другое и очень тяжелое заболевание: воспаление легких, серьезная травма, нагноительные процессы, инфаркт и т.п.
Интересно, что при сахарном диабете 2 типа поджелудочная железа продолжает вырабатывать инсулин, причем часто даже в больших количествах, чем в норме. Главным дефектом при этом типе диабета является то, что клетки плохо чувствуют инсулин и плохо открываются в ответ на взаимодействие с ним, поэтому сахар из крови не может в полном объеме проникнуть внутрь. Уровень его в крови остается повышенным.
Сахарный диабет 1 и 2 типа, несмотря на главную их общую черту, лечат по-разному. С первого же дня установления диагноза диабета 1 типа больному необходимо лечение инсулином, т.е. восполнение его недостатка в организме. Инсулин вводят в виде подкожных инъекций. Лечение пожизненное и инъекции осуществляются самим больным.
При сахарном диабете 2 типа основная цель лечения – улучшить чувствительность клеток к инсулину. Причины плохой чувствительности к инсулину изучены пока не полностью. Однако давно известно, что самым мощным фактором формирования инсулинорезистентности является избыточный вес, т.е. излишнее накопление жира в организме. Многочисленные научные исследования и многолетние наблюдения за больными показывают, что снижение веса у большинства больных позволяет достичь значительного улучшения показателей сахара крови и предотвратить осложнения диабета.
Нормы сахара крови
. У здорового человека сахар крови в течение суток колеблется в следующих пределах: натощак он составляет 3,3–5,5 ммоль/л, а после приема пищи, как правило, не превышает 7,8 ммоль/л.
Данные единицы измерения преимущественно используются в нашей стране. Раньше в России, а в некоторых других странах и сейчас, сахар крови измеряют в мг % или, то же самое, в mg/dl. Пересчитать ммоль/л в мг % и наоборот можно, используя коэффициент 18, например: 5,5 х 18 = 99, 140: 18 = 7,8.
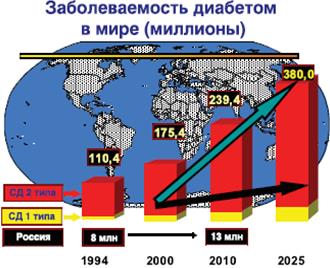
Рис. 26. Заболеваемость сахарным диабетом в мире
Симптомы повышенного уровня сахара крови.
К признакам высокого сахара крови относятся следующие:
· жажда;
· учащение мочеиспускания и увеличение количества выделяемой мочи;
· слабость, утомляемость;
· плохое заживление повреждений кожи;
· снижение массы тела;
· зуд кожи или слизистых оболочек.
Не всегда перечисленные признаки встречаются все вместе, больной может отмечать всего один или два из них. В то же время, иногда появляются некоторые дополнительные симптомы, например, гнойничковые высыпания на коже. Часто бывает, что симптомы гипергликемии беспокоят больного лишь на начальном этапе заболевания, а потом организм как бы «привыкает» жить на фоне повышенного сахара и эти ощущения исчезают.
Опыт показывает, что многие больные не отмечают плохого самочувствия даже при уровне сахара крови 14–16 ммоль/л. Резкое повышение уровня сахара по сравнению с «привычным», пусть уже повышенным, тоже может вызвать появление перечисленных признаков.
Диабетическая кома.
Существует возможность ухудшения течения сахарного диабета. Однако такое тяжелое состояние, как диабетическая кома, никогда не развивается без какой-либо определенной причины. Эти причины могут быть разные, например, прекращение лечения инсулином, или присоединение к диабету какого-либо другого тяжелого заболевания. Уровень сахара крови при этом может повышаться очень сильно, а на этом фоне в организме в больших количествах появляется особое вещество – ацетон. Результатом такого процесса при отсутствии лечения может явиться тяжелое состояние с потерей сознания – диабетическая кома. Кома опасна для жизни, но она никогда не развивается внезапно и незаметно, и поэтому ее вполне возможно предупредить. Вот почему больной диабетом должен быть внимателен к своему состоянию, уметь правильно его контролировать и вовремя принимать необходимые меры.
Симптомы пониженного уровня сахара крови.
Типичными симптомами являются:
· резко наступившая выраженная слабость;
· пот;
· дрожь;
· беспокойство, неспособность сосредоточиться;
· учащенное сердцебиение;
· голод.
Так же, как и в случае высокого сахара крови, не все симптомы обязательно развиваются вместе. Кроме того, у некоторых больных при гипогликемии могут регулярно появляться какие-либо особые характерные ощущения, например, онемение или покалывание в области носа, языка или верхней губы и др. Больные обычно их хорошо знают и в период таких ощущений спешат определить сахар крови и принять необходимые меры для лечения гипогликемии. Больной в состоянии гипогликемии может сильно побледнеть, о чем часто знают его близкие. Возможны также резкие перемены в настроении: внезапно наступает состояние неадекватной веселости, или, наоборот, раздражительности и даже агрессивности. Наконец, гипогликемия может субъективно вообще никак себя не проявлять, и пониженный показатель обнаруживается лишь при измерении уровня сахара крови.
Обратная ситуация – ощущения гипогликемии при нормальных значениях сахара крови, о которых часто говорят больные, уровень сахара крови у которых обычно более высокий. Такая ситуация свидетельствует о том, что организм адаптировался к повышенному сахару и его снижение до нормального уровня воспринимается, как гипогликемия. Этот своеобразный обман ощущений не означает, что нужно продолжать жить на высоких уровнях сахара; наоборот, надо постепенно добиваться их снижения и тогда организм снова привыкнет к нормальному состоянию. Больные часто говорят, что хорошо «чувствуют» свой сахар, но эти ощущения очень часто обманчивы. Причем сказанное относится как к гипер-, так и к гипогликемии.
Гипогликемическая кома.
Если сахар крови «упадет» до очень низких показателей, это может привести к серьезному влиянию на центральную нервную систему. Может даже развиться своеобразное оцепенение, когда больной не в состоянии самостоятельно действовать. Возможна и полная потеря сознания. Гипогликемию с потерей сознания и нарушением жизненно важных функций называют гипогликемической комой. Кома очень опасна, поэтому даже к легким ощущениям гипогликемии надо относиться серьезно и немедленно предпринимать действия по ее лечению.
Сестринский процесс при сахарном диабете
| Проблемы пациента
|
Характер сестринских
вмешательств
|
| Психологический дискомфорт, эмоциональная нестабильность |
· обеспечить психологический и физический покой;
· контроль за соблюдением предписанного режима пациентом;
· обеспечить помощь в удовлетворении основных жизненных потребностей.
|
| Жажда, повышенный аппетит |
· полноценный физиологический состав основных животных жиров и увеличение в рационе содержания растительных жиров и липотропных продуктов;
· следить за содержанием сахара в крови.
|
| Сухость кожи, кожный зуд |
· следить за гигиеной кожи ног;
· проводить профилактику инфицирования ран;
· своевременно выявлять травмы и воспаления стоп.
|
Особенности сестринского процесса при неотложных состояниях
Сестринский процесс представляет собой метод организации и оказания сестринской помощи, дающий медсестрам на научной основе рационально и квалифицированно подходить к пациентам с различными видами патологии.
Сестринский процесс имеет пять этапов. На всех этапах проводится непрерывное наблюдение за состоянием здоровья пациента и осуществляется постоянная текущая оценка тяжести его состояния.
1 этап
– сбор информации проводится быстро и умело, одновременно с незамедлительным оказанием экстренной помощи. Без промедления, после исследования основных жизненно-важных функций, дается оценка тяжести состояния пациента.
На 2этапе
полученные данные интерпретируются, медицинская сестра быстро выявляет проблемы пациента, выделяет приоритеты, определяет потенциальные проблемы, нарушение жизненных потребностей и ставит сестринский диагноз. Приоритетных проблем, требующих одновременного решения, может быть несколько, и квалифицированная медицинская сестра может объединить их в неотложное состояние. Например, такие приоритетные проблемы, как удушье, цианоз, клокочущее дыхание, боль, резкая слабость, объединяются в отек легких. При этом, в случае неотложного состояния любая потенциальная проблема может быстро перейти в приоритетную и наоборот.
На 3 этапе
планируются сестринские вмешательства, незамедлительно определяются цели, составляется мотивированный план сестринских вмешательств. При неотложных состояниях на первый план выступают краткосрочные цели.
4 этап
– реализация сестринских вмешательств. Экстренная помощь осуществляется быстро, четко, грамотно, в определенной последовательности, согласно алгоритмам действий. С особой ответственностью квалифицированная медсестра должна отнестись к независимым сестринским вмешательствам, так как от их своевременной реализации во многом зависит дальнейшее течение неотложного состояния. Например, если при отеке легких медсестра своевременно самостоятельно оценит состояние пациента, обеспечит ему положение сидя, оксигенотерапию с пеногасителем, даст нитроглицерин под язык, то до прихода врача состояние пациента значительно облегчится. При оказании экстренной помощи проводится непрерывное наблюдение и текущая оценка тяжести состояния пациента.
На 5 этапе
осуществляется оценка и коррекция действий медсестры, зависящие от тяжести и течения состояния. Оценка и переоценка действий могут неоднократно меняться, в зависимости от течения неотложного состояния.
Внутрисосудистые катетеры: уход, профилактика осложнений
Катетеризация вен давно стала рутинной медицинской манипуляцией. Примерно половине больных, находящихся в стационаре, по тем или иным причинам устанавливают внутрисосудистые катетеры. Как показывает современная практика, внутривенная терапия через венозный катетер практически не вызывает осложнений при соблюдении правил асептики и антисептики и обеспечении безупречного ухода за катетером.
В большинстве случаев внутрисосудистые катетеры устанавливают тяжелым больным, которые не могут принимать лекарства орально; при необходимости быстрого и точного введения препарата в эффективной концентрации, использование инфузоматов а также, если требуется частое внутривенное введение препаратов хроническим больным: струйное введение антибиотиков.
Помимо этого, с помощью катетера осуществляется инвазивный мониторинг кровяного давления, катетеры применяют также для забора крови, обеспечения доступа в кровяное русло при неотложных состояниях, переливания препаратов крови, при полном или частичном парентеральном питании, для восстановления водно-электролитного баланса.
Чтобы предотвратить осложнения при катетеризации, важно знать правила выбора вен. Например, измерять гемодинамические показатели инвазивным способом можно только через центральный катетер, а введение лекарственных препаратов можно начать через периферический катетер.
Критерии выбора периферических вен: сначала используют дистальные вены. Если при катетеризации периферических вен мы в основном используем крупные, поверхностно расположенные вены, которые легко обнаруживаются и пальпируются, то катетеризация центральных вен производится практически «вслепую». Катетеризация центральных вен должна выполняться опытным врачом или под его руководством. Конечно же, ни один врач или медсестра не станут намеренно нарушать правила асептики и антисептики при постановке внутрисосудистых катетеров. Однако осложнения встречаются, и на их долю приходится приблизительно 16% от общего числа внутрибольничных инфекций. «Катетерная» инфекция может иметь несколько причин: использование некачественных или не соответствующих современным требованиям растворов для дезинфекции; аутоинфицирование; передача патогенной микрофлоры через руки медперсонала.
Рассмотрим основные нарушения правил асептики.
Нестерильная постановка катетера.
Необходимо помнить, что постановка центрального внутрисосудистого катетера – это хирургическая манипуляция, выполняемая врачом анестезиологом-реаниматологом. Соответственно проводиться она должна в специально оборудованном помещении с использованием максимального числа стерильных защитных приспособлений, включая маску, шапочку, стерильный халат, стерильные перчатки и широкую стерильную простынь. Катетеризация периферической вены допускается в палате, но тоже необходимо соблюдение всех правил стерильности.
Наиболее частые причины осложнений при катетеризации периферических вен – отсутствие практических навыков у медицинского персонала и нарушение методики постановки венозного катетера и ухода за ним. С целью профилактики инфекции в ОАР №2 осуществляется постоянный уход за внутрисосудистыми катетерами согласно отраслевому стандарту «Уход за подключичным катетером»
, используются пленочные наклейки Tegaderm, которые выполняют барьерную функцию в проникновении инфекции.
К инфицированию могут вести:
· неправильная обработка рук при использовании катетера; нельзя пренебрегать обработкой рук перед надеванием стерильных перчаток, необходимо менять перчатки после обработки операционного поля, недопустимо опрыскивание вместо мытья;
· использование канюли катетера для манипуляций; заглушки катетера и места соединения часто обсеменены патогенами, особенно при длительной катетеризации, поэтому риск инфицирования пациента существенно снижается, если каждый раз перед любой манипуляцией с катетером мы надеваем стерильные перчатки;
· использование мазей с антибиотиком для обработки места пункции; нанесение мази с антибиотиком на место установки катетера повышает частоту колонизации катетера грибами, способствует активизации антибиотико-резистентных бактерий, а не снижает частоту катетерных инфекций с попаданием патогенов в кровоток;
· неправильная техника фиксации катетера; эта, казалось бы, нехитрая манипуляция имеет огромное значение в профилактике инфицирования КАИК; наклейки могут иметь впитывающий слой и быть полностью адгезивными; использование прозрачных адгезивных наклеек имеет массу преимуществ; возможность осмотра места пункции без замены повязки, замена повязки 1 раз в неделю, отсутствие аллергических реакций на материал повязки.
Таким образом, для профилактики инфицирования КАИК необходимы:
· адекватная подготовка пациента и манипулятора;
· использование адекватных материалов для фиксации;
· смена фиксирующей повязки;
· применение окклюзивных повязок;
· использование современных катетеров;
· применение салфеток, смоченных антисептиком, для закрытия всех мест контакта катетеров и удлинителей;
· минимизация частоты контакта с катетером путем грамотной координации назначений и заборов крови; использование многоходовых кранов, удлинителей;
· удаление катетера, как только в нем отпадает необходимость.
Преимущества использования прозрачных полупроницаемых наклеек Tegaderm:
· возможность визуального контроля места установки катетера;
· информация о дате катетеризации и медицинском работнике, наложившем наклейку;
· надежная фиксация катетера;
· отсутствие аллергических реакций;
· обладает свойством проницаемости кислорода.
Особенностью, отличающей метод фиксации катетера наклейкой Tegaderm от марлевой повязки, является использование готовой стерильной одноразовой пленки. Для удобства она снабжена рамкой. Процедура производится в стерильных перчатках, применяются стандартные кожные антисептики. Прозрачная пленочная наклейка Tegaderm закрепляется только на сухую кожу. В случае необходимости наклейку меняют, максимальный срок ее использования – 5 дней. Показания к применению те же, что и при традиционной повязке из марли и пластыря. Относительным противопоказанием считается кровоточивость в месте установки катетера.
Применение прозрачных пленочных наклеек Tegaderm сокращает число катетерных инфекций, экономит время медперсонала и более удобен для пациента. Использование пленочного метода фиксации катетеров особенно целесообразно использовать в отделениях интенсивной терапии и реанимации, у пациентов с высоким риском развития внутрибольничной инфекции.
Плазмоферез – как метод интенсивной терапии
Плазмоферез – метод экстракорпоральной гемокоррекции, основанный на замене плазмы пациента компонентами, препаратами крови или кровезаменителями. В отделении анестезиологии-реанимации сеансы плазмофереза проводятся под руководством заведующего отделения Шабрукова В.Н. Для проведения плазмофереза используется аппарат «Гемонетикс».

Рис. 28. Аппарат для проведения плазмофереза «HAEMONETICS»
Показания к проведению плазмофереза:
1 группа – наличие в крови патологических веществ
2 группа – высокое содержание в крови нормальных компонентов
Противопоказания:
· декомпенсированные состояния сердечно-сосудистой системы
· острые нарушения мозгового кровообращения
· выраженная гипертензия
· сгущение крови
Методика проведения плазмофереза заключается в соответствующей подготовке аппарата к процедуре:
· проверка аппарата
· установка одноразовых принадлежностей
· программирование процесса пламофереза
В ходе процедуры пламофереза проводится особый контроль за состоянием пациента, как по объективным параметрам, так и чисто субъективным данным. Техника проведения плазмофереза состоит из нескольких циклов: забор крови, центрифугирование, выделение плазмы в специальный контейнер, возврат аутоэритроцитов.
Трудности и осложнения:
· необходима выраженная периферическая вена
· гипотония 90/50 – 70/40
· температурные реакции, ознобы, аллергические реакции
· инфекционные эпизоды
· цитратная интоксикация
После завершения процедуры регистрируется протокол сеанса плазмофереза, который вносится на дисплей аппарата, а так же в журнале ведется учет количества проведенных сеансов плазмофереза. В 2008 году в ОАР №2 было проведено 16 сеансов плазмофереза.
Гемотрансфузионная терапия и роль медсестры-анестезиста в ее проведении
Гемотрансфузии в отделении анестезиологии-реанимации отводится особое место. Гемотрансфузия – лечебный метод, заключающийся во введении в кровяное русло реципиента цельной крови или ее компонентов производится строго по показаниям и только с письменного согласия пациента. У всех пациентов, которым может потребоваться переливание крови и ее компонентов, должны быть заранее определены группа крови и резус фактор. Перед каждой гемотрансфузией врач записывает в истории болезни предтрансфузионный эпикриз: общее состояние, температуру, пульс, артериальное давление, показания к переливанию, что планируется перелить, в каком количестве, отсутствие противопоказаний. Процедура переливания крови и ее компонентов в отделении анестезиологии-реанимации №2 проводиться согласно приказу №363 «Об утверждении инструкции по переливанию компонентов крови».
За отчетный период в отделении реанимации перелито крови и ее компонентов:
Таблица 7
| Наименование
|
Количество в литрах
|
Количество пациентов
|
Количество переливаний
|
| Эритроцитная масса |
57 л 140 |
93 |
250 |
| Свежезамороженная плазма |
93 л 740 |
62 |
330 |
| Антистафилококковая плазма |
5 л 860 |
9 |
45 |
| ЭМОЛТ |
1 л 170 |
2 |
5 |
| Тромбоконцентрат |
1 л 050 |
5 |
17 |
Наглядно это показано на рисунках 29, 30 и 31.

Рис. 29. Перелито крови и ее заменителей

Рис. 30. Количество пациентов ОАР №2, перенесших переливание крови и ее компонентов

Рис. 31. Количество переливаний крови и ее заменителей
Для профилактики реакции на переливание крови необходимо:
· строго соблюдать все инструкции, условия и требования, предъявляемые к переливанию консервированной крови
· использовать для трансфузий системы однократного применения
· учитывать состояние пациента до трансфузии, характер его заболевания
· тщательно собирать трансфузиологический, а у женщин и гинекологический анамнез.
По степени проявления реакции могут быть:
Легкие
реакции сопровождаются повышением температуры тела в пределах 1о
С, головной болью, ознобом и недомоганием, болями в мышцах конечностей. Эти явления кратковременны и не требуют проведения специальных лечебных мероприятий.
Средние
реакции проявляются в повышении температуры тела на 1,5 – 2о
С, нарастающим ознобом, незначительным учащением пульса и дыхания, иногда крапивницей. Эти реакции также кратковременны и, как правило, не требуют медикаментозной терапии.
Тяжелые
реакции сопровождаются повышением температуры тела больше, чем на 2о
С, наблюдается озноб, цианоз губ, рвота, сильная головная боль в пояснице и костях, отдышка. Нередко возникает крапивница и реже отек. Больным требуется обязательное врачебное наблюдение и своевременное лечение: жаропонижающие, антигистаминные средства, гормоны, сердечнососудистые препараты. Переливание крови должно быть прекращено.
Пирогенные
реакции развиваются при внесении в сосудистое русло реципиента, пирогенных веществ, образовавшихся при использовании для консервирования крови растворов, содержащих их, а также при попадании микроорганизмов в кровь в момент ее заготовки или хранения.
Клинически они проявляются общим недомоганием, лихорадкой, головной болью, ознобом.
Антигенные
реакции возникают из-за сенсибилизации к иммуноглобулинам класса А и G, антигенам системы HLA лейкоцитов, тромбоцитов, белков плазмы в результате предыдущих трансфузий крови или повторных беременностей. Они проявляются повышением температуры тела, головной болью, кожным зудом, болями в пояснице, крапивницей, отдышкой, беспокойством пациента во время переливании крови или в течение первого часа после него.
Аллергические
реакции проявляются через несколько минут от начала трансфузии. Они обусловлены сенсибилизацией к различным иммуноглобулинам и могут возникнуть при переливании крови, свежезамороженной плазмы и криопреципитата. У пациента отмечается зуд кожи, краснота и высыпания, отдышка, бронхоспазм и удушье, тошнота, рвота, повышение температуры тела.
Анафилактические
реакции возникают при переливании крови и плазмы довольно редко, они возникают у людей, имеющих антитела к человеческому JqA. Клинически они характеризуются острыми вазомоторными расстройствами: беспокойством пациента, покраснением лица, приступом удушья, учащением пульса, понижением артериального давления, сыпью. В редких случаях возможно развитие анафилактического шока, требующего неотложной интенсивной комплексной терапии и даже реанимации.
Анафилактические реакции могут проявляться на второй или пятый день после трансфузии повышением температуры, крапивницей, болями в суставах и другими признаками сывороточной болезни.
Гемотрансфузионный шок
развивается или непосредственно в процессе переливания, или в ближайшие часы после него. Отличается беспокойство, боли в пояснице, озноб, тошнота и рвота. Возможны генерализованные кожные высыпания. У большинства пациентов развивается коллапс с низким артериальным давлением. Медицинская сестра при появлении этих признаков должна немедленно прекратить гемотрансфузию и сообщить врачу. Лечение направленно на устранение нарушений гемодинамики и циркуляторных расстройств – инфузионная терапия в достаточном объеме для повышения и стабилизации артериального давления, по показаниям адреналин или норадреналин, допамин, преднизолон, CaCl2
10% – 10,0.
При бронхоспазме медленно внутривенно эуфиллин 2,4% – 10,0 для предотвращения синдрома дессиминированного внутрисосудистого свертывания крови – гепарин. Перелито кровезаменителей:
Таблица 8
| Наименование
|
Количество в литрах
|
Количество пациентов
|
Количество переливаний
|
| Полиглюкин |
46 л 400 |
30 |
46 |
| Реамберин |
20 л 400 |
15 |
51 |
| Реополиглюкин |
143 л |
170 |
400 |
| Рефортан |
33 л |
24 |
66 |
| Стабизол |
30 л 500 |
25 |
61 |
| Волювен |
7 л |
2 |
14 |

Рис. 32. Перелито кровезаменителей в 2008 году
Осложнений в ОАР №2 при переливании крови, ее компонентов, кровезаменителей не было. Отмечались пирогенные реакции, которые купировались введением антигистаминных препаратов, гормонов.
Парентеральное питание
Парентеральное питание
– это особый вид заместительной терапии, при котором питательные вещества для восполнения энергетических, пластических затрат и поддержания нормального уровня обменных процессов вводят в организм, минуя желудочно-кишечный тракт.
Показания для парентерального питания:
1)нарушения функции желудочно-кишечного тракта;
2)невозможность коррегировать нутритивную недостаточность энтеральной поддержкой;
3)непереносимость энтерального питания;
4)предоперационный период, послеоперационный период, посттравматический период;
5)при инфекционных заболеваниях;
6)при нервно-психических заболеваниях в случаях анорексии, рвоты, отказа от пищи;
7)реанимационным больным, когда больной длительное время не приходит в сознание или резко нарушена деятельность ЖКТ;
8)пациенты в критическом состоянии с выраженными проявлениями стресса могут нуждаться в парентеральном питании уже через 2–3 дня после госпитализации.
Противопоказания к парентеральному питанию:
1) адекватно функционирующий кишечник;
2) возможность 100% восполнения энтерально;
3) риск осложнений превышает пользу.
Основные принципы парентерального питания:
1)своевременное начало проведения парентерального питания;
2)оптимальность срока проведения парентерального питания;
3) адекватность парентерального питания по количеству вводимых питательных веществ и степени их усвоения.
Правила проведения парентерального питания:
1)донаторы энергии необходимо вводить параллельно с донаторами пластического материала;
2)дозы и скорость инфузии не должны превышать допустимые:
-глюкоза 0,5 гр. на кг в час;
-жиры 0,15 гр. на кг в час.
3)инфузионные системы менять каждые 24 часа;
4)минимальное поступление глюкозы не менее 150 гр в сутки.
Необходимо помнить, что парентеральное питание – вынужденное мероприятие. Парентеральное питание – нефизиологично, сопряжено с риском осложнений и должно проводиться в строго ограниченный период времени.
Осложнения при проведении парентерального питания:
1) технические осложнения связаны с техникой доступа к сосудистому руслу и уходом за длительно стоящим катетером;
2) метаболические осложнения обусловлены неоптимальным проведением парентерального питания;
3) механические осложнения – обструкция просвета зонда, неправильное положение зонда, незапланированное удаление зонда.
4) вздутие живота, рвота, регургитация.
5) специфические осложнения, связанные с непереносимостью вводимых субстратов:
Существует три основные группы растворов для парентерального питания:
-растворы аминокислот;
-жировые эмульсии;
-углеводные растворы.
Сущность парентерального питания состоит в обеспечении организма парентеральным путем всеми необходимыми для нормальной жизнедеятельности организма субстратами, участвующими в регуляции белкового, углеводного, жирового, водно-электролитного, витаминного обменов.
За отчетный период в ОАР №2 перелито растворов для парентерального питания:
Таблица 9
| Наименование
|
Количество
в литрах
|
Количество
пациентов
|
Количество
переливаний
|
| Инфезол |
113 л |
76 |
226 |
| Альбумин |
4 л 100 |
12 |
28 |
| Кабивен |
8 л 080 |
2 |
5 |
| Аминоплазмаль Е |
2 л |
4 |
4 |
| Аминостерил Н-гепа |
6 л |
7 |
12 |
| Аминостерил нефро |
2 л |
2 |
6 |

Рис. 33. Количество перелитых растворов для парентарельного питания в ОАР №2
Энтеральное питание
Энтеральное питание
– вид нутритивной терапии, при которой питательные вещества вводятся перорально или через желудочный зонд.
Энтеральное питание относится к видам искусственного питания и, следовательно, не осуществляется через естественные пути. Для проведения энтерального питания необходим тот или иной доступ, а также специальные приспособления для введения питательных смесей.
Некоторые авторы относят к энтеральному питанию только методы, минующие ротовую полость. Другие включают сюда и пероральное питание смесями, отличными от обычной пищи. В таком случае выделяют два основных варианта: зондовое питание – введение энтеральных смесей в зонд или стому, и «сиппинг» – пероральный прием специальной смеси для энтерального питания маленькими глотками.
Преимущества энтерального питания
Энтеральное питание имеет ряд преимуществ перед питанием парентеральным:
· Энтеральное питание более физиологично.
· Энтеральное питание более экономично.
· Энтеральное питание практически не вызывает опасных для жизни осложнений, не требует соблюдения условий строгой стерильности.
· Энтеральное питание позволяет в большей степени обеспечить организм необходимыми субстратами.
· Энтеральное питание предотвращает развитие атрофических процессов в желудочно-кишечном тракте.
Показания к энтеральному питанию
Показаниями к проведению энтерального питания, являются практически все ситуации, когда пациенту с функционирующим желудочно-кишечным трактом невозможно обеспечить потребности в белке и энергии обычным, пероральным путем.
Общемировой тенденцией является применение энтерального питания во всех случаях, когда это возможно хотя бы потому, что стоимость его значительно ниже, чем парентерального, а эффективность выше.
Впервые показания для энтерального питания были четко сформулированы A. Wretlind, A. Shenkin:
· Энтеральное питание показано, когда пациент не может есть пищу.
· Энтеральное питание показано, когда пациент не должен есть пищу.
· Энтеральное питание показано, когда пациент не хочет есть пищу.
· Энтеральное питание показано, когда обычное питание не адекватно потребностям.
Согласно «Инструкции по организации энтерального питания…»
МЗ РФ выделяют следующие нозологические показания к применению энтерального питания:
· Белково-энергетическая недостаточность при невозможности обеспечения адекватного поступления нутриентов естественным пероральным путем.
· Новообразования, особенно локализованные в области головы, шеи и желудка.
· Расстройства центральной нервной системы: коматозные состояния, цереброваскулярные инсульты или болезнь Паркинсона, в результате которых развиваются нарушения пищевого статуса.
· Лучевая и химиотерапия при онкологических заболеваниях.
· Заболевания желудочно-кишечного тракта: болезнь Крона, синдром мальабсорбции, синдром короткой кишки, хронический панкреатит, язвенный колит, заболевания печени и желчных путей.
· Питание в пред- и раннем послеоперационном периодах.
· Травма, ожоги, острые отравления.
· Осложнения послеоперационного периода.
· Инфекционные заболевания.
· Психические расстройства: нервно-психическая анорексия, тяжелая депрессия.
· Острые и хронические радиационные поражения.
Абсолютные противопоказания к энтеральному питанию:
· Клинически выраженный шок.
· Ишемия кишечника.
· Полная кишечная непроходимость.
· Отказ больного или его опекуна от проведения энтерального питания.
· Продолжающееся желудочно-кишечное кровотечение.
Относительные противопоказания к энтеральному питанию:
· Частичная обструкция кишечника.
· Тяжелая неукротимая диарея.
· Наружные тонкокишечные свищи с отделяемым более 500 мл/сут.
· Острый панкреатит и киста поджелудочной железы. Однако, есть указания, что энтеральное питание возможно даже у больных с острым панкреатитом при дистальном положении зонда и использовании элементных диет, хотя по этому вопросу и нет единого мнения.
· Относительным противопоказанием также является наличие больших остаточных объемов пищевых масс в кишечнике.
Общие рекомендации по проведению энтерального питания
Сформулированы простые и ясные рекомендации проведения энтерального питания:
· Энтеральное питание следует проводить так рано, как это только возможно. Проводить питание через назогастральный зонд, если нет к этому противопоказаний.
· Начинать энтеральное питание следует со скоростью 30 мл/час.
· Необходимо определить остаточный объем как 3 мл/кг.
· Необходимо аспирировать содержимое зонда каждые 4 часа и если остаточный объем не превышает 3 мл/час, то постепенно увеличить скорость питания до достижения рассчетной. В случаях, если остаточный объем превышает 3 мл/кг, то следует назначить лечение прокинетиками.
· Если через 24–48 часов из-за высоких остаточных объемов еще нет возможности кормить больного адекватно, то следует провести зонд в подвздошную кишку слепым методом.
Выбор доступа для энтерального питания
Выбор точки приложения энтеральной поддержки обусловливается в основном следующими факторами:
· Технической возможностью осуществить доступ.
· Риском аспирации желудочного содержимого.
· Предполагаемой продолжительностью энтерального питания.
Существуют различные виды доступа в желудочно-кишечный тракт:
Доступ на уровне желудка. Наиболее простой и физиологичный доступ на уровне желудка позволяет уменьшить риск неаспирационных осложнений и осуществить декомпрессию, но требует, чтобы пациент находился в сознании и не имел нарушений моторной функции желудка.
Доступ в проксимальные отделы тонкой кишки. Доступ в проксимальные отделы тонкой кишки снижает риск аспирации желудочного содержимого и питательной смеси, может применяться при нарушениях сознания, парезе желудка.
Назогастральный или назоеюнальный доступы. Для краткосрочного энтерального питания в сроки до 3 недель обычно используются назогастральный или назоеюнальный доступы.
Доступ через гастро-, дуоденостому. При проведении нутриционной поддержки средней продолжительности или длительной принято использовать чрезкожную эндоскопическую гастро-, дуоденостомию или хирургическую гастро- или еюностомию.
Виды зондов для энтерального питания
Для введения питательных веществ используются назогастральные и перкутанные зонды. Как правило, все зонды являются рентгеноконтрастными.
Назогастральные и назоэнтеральные зонды. В настоящее время преимущественно используются тонкие пластиковые зонды. Они могут несколько различаться по конструкции: иметь разноуровневые отверстия, отводы, быть одно- или двух- или трехпросветными, снабжаться оливами или утяжелителями, которые способствуют их введению. При отсутствии промышленно выпускаемого зонда возможно использование пластиковой трубки соответствующего диаметра. Применение толстых упругих желудочных зондов оправдано лишь как временный доступ, поскольку эти зонды быстро вызывают развитие пролежней.
Перкутанные зонды. Перкутанные зонды используются при доступах, создаваемых оперативным путем: фарингостомии, шейной эзофагостомии, гастростомии, еюностомии. Наиболее популярным и безопасным методом последние годы является перкутанная эндоскопически контролируемая гастростомия. Она выполняется с помощью разовых хирургических наборов.
Способы введения питательных смесей в зонд
Существует два основных способа введения питательных смесей в зонд: пассивный и активный. При пассивном методе непрерывное вливание через зонд осуществляется через стандартные инфузионные системы и регулируется дозатором. Ручной метод подразумевает дробное введение питательной смеси с помощью шприцев.
Наиболее эффективно введение смесей с помощью насосов-инфузоров, обеспечивающих автоматическую подачу смеси непрерывным, капельным или болюсным путем.
Режимы энтерального питания
Выбор режима питания определяется состоянием больного, основной и сопутствующей патологией и возможностями лечебного учреждения. Выбор метода, объема и скорости ЭП определяются индивидуально для каждого больного.
Питание с постоянной скоростью. Питание через желудочный зонд начинают с изотонических смесей со скоростью 40–60 мл/ч. При хорошей переносимости скорость питания можно увеличивать на 25 мл/ч каждые 8–12 часов до достижения желаемой скорости. При питании через еюностомическую трубку начальная скорость введения смеси должна составлять 20–30 мл/ч, особенно в ближайшем послеоперационном периоде. При тошноте, рвоте, судорогах или диарее требуется уменьшить скорость введения или концентрацию раствора. При этом следует избегать одновременного изменения скорости питания и концентрации питательной смеси.
Цикличное питание. Непрерывное капельное введение постепенно «сжимают» до 10–12-часового ночного периода. Такое питание, удобное для больного, можно проводить через гастростому.
Периодическое, или сеансовое питание. Питание сеансами по 4–6 часов проводят только при отсутствии в анамнезе диареи, операций на желудочно-кишечном тракте.
Болюсное питание. Имитирует обычный прием пищи, поэтому обеспечивает более естественное функционирование гастроинтестинального тракта. Проводится только при чрезжелудочных доступах. Смесь вводят капельно или шприцем со скоростью не более 240 мл за 30 мин 3–5 раз в день. Первоначальный болюс не должен превышать 100 мл. При хорошей переносимости вводимый объем ежедневно увеличивают на 50 мл. На фоне болюсного кормления чаще развивается диарея.
Обычно если больной не получал питания в течение нескольких дней, постоянное капельное введение смесей предпочтительнее периодического. Непрерывное 24-часовое питание лучше применять и в случаях, когда есть сомнения относительно сохранности функций переваривания и всасывания.
Осложнения энтерального питания
Высокая частота осложнений энтерального питания является одним из основных лимитирующих факторов его широкого применения у критических больных. Наличие осложнений ведет к частому прекращению энтерального питания. Для столь высокой частоты осложнений энтерального питания имеются вполне объективные причины:
· Энтеральное питание проводится у тяжелой категории больных, с поражением всех органов и систем организма, в том числе жедудочно-кишечного тракта.
· Энтеральное питание необходимо лишь тем больным, у которых уже есть интолерантность к естественному питанию по различным причинам.
· Энтеральное питание – это не естественное питание, а искусственное, специально приготовленными смесями.
Классификация осложнений энтерального питания
Различают следующие виды осложнений энтерального питания:
· Инфекционные осложнения.
· Гастроинтестинальные осложнения.
· Метаболические осложнения.
Данная классификация не включает в себя осложнения, связанные с техникой энтерального питания – самоизвлечение, миграция и закупорка зондов и трубок для питания. Кроме того, такое гастроинтестинальное осложнение как регургитация может совпадать с таким инфекционным осложнением как аспирационная пневмония, начиная с наиболее частых и значимых.
Обязанности медсестры при проведении энтерального зондового питания:
· проверять скорость введения энтеральной смеси;
· проверять исправность работы дозатора;
· осуществлять общий мониторинг функций артериального давления и частоты сердечных сокращений;
· наблюдать за соотношением «введено-выделено».
Профилактика внутрибольничной инфекции
Госпитальная инфекция представляет собой одну из наиболее актуальных проблем здравоохранения всех стран мира. Наносимый ею социально-экономический ущерб огромен. Несмотря на колоссальные достижения лечебно-диагностических технологий, проблема ВБИ остается одной из наиболее острых.
По данным ВОЗ, 6 – 7% пациентов, обращающихся за медицинской помощью в лечебно-профилактические учреждения заболевают ВБИ.
ВБИ
– любое инфекционное заболевание, которое поражает пациента, находящегося на стационарном лечении или сотрудников лечебного учреждения. Для возникновения ВБИ необходимо наличие трех звеньев любого эпидпроцесса, а именно: возбудитель, способ передачи возбудителя и восприимчивый к инфекции организм человека.
Пути передачи ВБИ:
· воздушно-капельный, воздушно-пылевой
· контактный, контактно-бытовой
· пищевой
· артификациальный
Основной путь профилактики ВБИ – разрушение цепочки инфекции:
1. эффективный контроль за ВБИ
2. изоляция источника инфекции
3. уничтожение возбудителей инфекции
4. прерывание путей передачи
5. повышение устойчивости организма
С целью профилактики ВБИ медицинская сестра отделения анестезиологии-реанимации:
· соблюдает правила личной гигиены и санитарные нормы ухода за пациентами
· применяет в работе эпидемиологически безопасные технологии выполнения лечебных и диагностических процедур, четко знает, какие необходимы мероприятия при возникновении аварийных ситуаций
· строго соблюдает санитарно-эпидемиологический режим в соответствии с действующими нормативными приказами, в том числе:
а) обязательно знакомится с инструкциями по применению дезинфектантов
б) соблюдает режим обработки инструментария
в) проводит все виды уборки в режимных кабинетах
г) осуществляет строгий контроль за работой бактерицидного облучателя с записью в журнале
д) умеет определять косвенные признаки ВБИ при проведении перевязок, манипуляций, о выявлении таковых незамедлительно сообщает врачу.
Профилактика внутрибольничной инфекции играет немаловажную роль в повышении качества оказания медицинской помощи. Санитарно-эпидемиологический режим отделения анестезиологии-реанимации №2 направлен на то, чтобы возможно максимально ограничить дополнительное инфицирование пациентов, находящихся в крайне тяжелом состоянии, а также уменьшить опасность внутрибольничной инфекции. Это особенно важно еще и потому, что технические приемы и методы, используемые при анестезиологии и интенсивной терапии, резко увеличивают опасность появления входных ворот для инфицирования. Это ларингоскопия, интубация трахеи, пункция эпидурального пространства, катетеризация центральных вен, пункция перидурального пространства и другие манипуляции. Основная задача профилактики внутрибольничной инфекции заключается в сведении к минимуму возможности инфицирования, уничтожение возбудителей инфекции, прерывание путей передачи.
В отделении реанимации проводится строгое распределение различных потоков пациентов, соблюдается масочный режим, при контакте с пациентом проводится деконтаминация рук.
В работу медицинской сестры постоянно внедряются новые сестринские технологии, используются современные дезинфицирующие средства, одноразовые изделия медицинского назначения, предметы ухода, средства защиты персонала и многое другое. Для ухода за тяжелыми пациентами применяются непромокаемые чехлы-наматрасники из специальной ткани – «Ли-ластик».
Весь расходный материал по уходу за пациентами однократного применения: интубационные трубки, шприцы, системы, наборы для длительной перидуральной анестезии, наборы для плевральной пункции, мочевые и эндотрахеальные катетеры, наборы для клизм. После чего он подвергается дезинфекции и утилизируется, как отходы класса «Б».
Проблема медицинских отходов и их утилизации в ЛПУ
В 1999 г. в РФ вступили в силу СанПиН 2.1.7.728–99
«Правила сбора, хранения и удаления отходов лечебно-профилактических учреждений»
, предназначенные для всех ЛПУ, организаций, занимающихся сбором, хранением, транспортированием отходов здравоохранения, а также проектированием и эксплуатацией установок переработки, обезвреживания и полигонов захоронения твердых отходов. На территории всех ЛПУ должна быть организована система сбора, временного хранения и транспортирования отходов, а в каждом медицинском подразделении – назначено ответственное лицо, которое непосредственно на местах первичного сбора отходов должно осуществлять контроль за обращением с отходами и герметизацию одноразовых емкостей.

Рис. 34. Сбор, хранение и удаление отходов ЛПУ
К отходам, образующимся в ОАР №2, в зависимости от их класса предъявляются различные требования по сбору, временному хранению и транспортированию. Смешение
отходов различных классов на всех стадиях их сбора, хранения и транспортировки недопустимо
.
Класс А
Неопасные отходы ЛПУ.
Отходы, не имеющие контакта с биологическими жидкостями пациентов, инфекционными больными, – нетоксичные отходы. Пищевые отходы, фтизиатрических, мебель, инвентарь, неисправное диагностическое оборудование, не содержащие токсичных элементов.
Отходы класса А собираются в многоразовые емкости или одноразовые пакеты. Заполненные емкости или пакеты доставляются к местам установки межкорпусных контейнеров и перегружаются в контейнеры, предназначенные для сбора отходов данного класса. Многоразовая тара после сбора и опорожнения подлежит мытью и дезинфекции.
Класс Б
Опасные
.
Материалы и инструменты, загрязненные выделениями, в т.ч. кровью. Выделения пациентов. Патологоанатомические отходы. Органические операционные отходы, все отходы из инфекционных отделений. Отходы из микробиологических лабораторий, работающих с микроорганизмами 3–4 групп патогенности. Биологические отходы вивариев.
Отходы класса Б после дезинфекции собираются в одноразовую герметичную упаковку, которая закрепляется на специальных стойках. После заполнения пакета примерно на 1/3 из него удаляется воздух, и сотрудник, ответственный за сбор отходов в данном медицинском подразделении, осуществляет его герметизацию, что делается в марлевой повязке и резиновых перчатках. Органические отходы, образующиеся в операционных, лабораториях, микробиологические культуры и штаммы, вакцины, вирусологически опасный материал после дезинфекции собираются в одноразовую твердую герметичную упаковку. Сбор острого инструментария, прошедшего дезинфекцию, осуществляется отдельно от других видов отходов в одноразовую твердую упаковку. Транспортирование всех видов отходов класса Б вне пределов медицинского подразделения осуществляется только в одноразовой упаковке после ее герметизации. В установленных местах загерметизированные одноразовые емкости помещаются в корпусные контейнеры, предназначенные для сбора отходов класса Б. Одноразовые емкости с отходами класса Б маркируются надписью «Опасные отходы. Класс Б» с нанесением кода подразделения ЛПУ, названия учреждения, даты и фамилии ответственного за забор отходов лица.
Класс В
Чрезвычайно опасные.
Материалы, контактирующие с больными особо опасными инфекциями. Отходы из лабораторий, работающих с микроорганизмами 1–4 групп патогенности. Отходы фтизиатрических, микологических больниц. Отходы от пациентов с анаэробной инфекцией.
Отходы класса В подлежат дезинфекции в соответствии с нормативными документами. Сбор отходов данного класса осуществляется в одноразовую упаковку. Мягкая упаковка должна быть закреплена на специальных стойках. После заполнения пакета примерно на 1/3 из него удаляется воздух, и сотрудник, ответственный за сбор отходов в данном медицинском подразделении, осуществляет его герметизацию с соблюдением требований техники безопасности при работе с возбудителями 1–2 групп патогенности. Микробиологические культуры и штаммы, вакцины должны собираться в одноразовую твердую герметичную упаковку. Транспортирование всех видов отходов класса В вне пределов медицинского подразделения осуществляется по тому же принципу, что и отходы класса Б, и они помещаются в контейнеры, предназначенные для сбора отходов класса В. Одноразовые емкости с отходами класса В маркируются надписью «Чрезвычайно опасные отходы. Класс В» с нанесением кода подразделения ЛПУ, названия учреждения, даты и фамилии ответственного за сбор отходов лица.
Класс Г
Отходы, по составу близкие к промышленным.
Просроченные лекарственные средства, отходы от лекарственных и диагностических препаратов, дезсредства, не подлежащие использованию, с истекшим сроком годности. Цитостатики и другие химпрепараты. Ртутьсодержащие предметы, приборы и оборудование.
Степень токсичности отходов класса Г устанавливается согласно классификатору токсичных промышленных отходов и методическим рекомендациям по определению класса токсичности промышленных отходов. Использованные люминесцентные лампы, ртутьсодержащие приборы и оборудование собираются в закрытые герметичные емкости. После заполнения емкости герметизируются и хранятся в вспомогательных помещениях. Вывозятся специализированными предприятиями на договорных условиях.
Сбор, хранение цитостатиков, относящихся к отходам 1–2 классов токсичности, осуществляют в соответствии с классификатором токсичных промышленных отходов и другими действующими нормативными документами. Отходы класса Г, относящиеся ко 2-му и 3-му классу токсичности в соответствии с классификатором токсичных промышленных отходов, собираются и упаковываются в твердую упаковку, четвертого класса – в мягкую.
Класс Д
Радиоактивные отходы
. Все виды отходов, содержащие радиоактивные компоненты из диагностических и радиационных лабораторий, рентгеновских кабинетов.
Отходы класса Д собираются, хранятся и удаляются в соответствии с требованиями правил работы с радиоактивными веществами и другими источниками ионизирующих излучений, нормами радиационной безопасности и других действующих нормативных документов, которые регламентируют обращение с радиоактивными веществами.
Наблюдающееся в настоящее время совершенствование процессов дезинфекции, предстерилизационной очистки и стерилизации изделий напрямую связано с появлением новых препаратов и технологий, с новыми разработками этих средств.
Благодаря внедрению в практику новых средств, обладающих одновременно моющими и антимикробными свойствами, стала широко применяться технология обработки, позволяющая совместить процессы дезинфекции и предстерилизационной очистки изделий. Привлекательной стороной данной технологии является не только удобство использования одного средства вместо двух, но и значительное сокращение затрат времени и труда персонала на обработку. Они удобны в применении, экономичны, не повреждают изделия медицинского назначения. Эти средства обладают мощными дезинфицирующими свойствами.
В отделении проводится только дезинфекция.
Весь медицинский инструментарий, посуда, все, что контактирует с пациентом и его биологическими жидкостями, подлежит дезинфекции.
Дезинфекция в отделении анестезиологии-реанимации №2 в настоящее время проводится с применением дезинфицирующего средства «Люмакс-хлор»
.
Режимы дезинфекции «Люмакс-хлором»
| Объект обеззараживания
|
Концентрация раствора
|
Время обеззараживания
|
Приготовление рабочего раствора
|
Способ обработки
|
| Кол-во таблеток
|
Объем воды
|
| Изделия медицинского назначения |
0,1% |
60 мин |
1 |
0,6 л |
полное погружение |
| 5 |
3 л |
| 10 |
6 л |
| 20 |
12 л |
| Поверхности в помещениях, жесткая мебель |
0,015% |
60 мин |
1 |
4 л |
протирание |
| 2 |
8 л |
| 5 |
20 л |
| Уборочный инвентарь |
0,3% |
60 мин |
1 |
0,2 л |
замачивание |
| 10 |
2 л |
| 50 |
10 л |
| Поверхности в помещениях, жесткая мебель в процедурных, перевязочных кабинетах и операционном отделении |
0,03% |
30 мин |
1 |
2 л |
протирание |
| 2 |
4 л |
| 3 |
6 л |
| 4 |
8 л |
1% раствор дезинфицирующего средства «Клиндезин-специаль» включает в себя дезинфекцию, совмещенную с предстерилизационной очисткой. Инструменты медицинского назначения многократного использования, съемные контуры аппаратов ИВЛ подвергаются обработке 1% раствором «Клиндезин-специаль».
«Клиндезин-специаль» – препарат многоцелевого назначения с органолептическими свойствами. Применяется при бактериальных, вирусных и грибковых инфекциях. Рабочие растворы препарата безопасны, что позволяет проводить дезинфекцию в присутствии пациентов, в том числе и методом орошения.
Применение:
· дезинфекция и предстерилизационная очистка, в том числе совмещенная в одном процессе, изделий медицинского назначения, а также гибких и жестких эндоскопов, инструментов к ним
· дезинфекция в клинических, микробиологических и других лабораториях
· проведение генеральных уборок, в том числе детских учреждений, включая неонатологические отделения
· дезинфекция и мытье поверхностей в помещениях, жесткой мебели, санитарно-технического оборудования, предметов ухода за пациентами, лабораторной посуды, уборочного инвентаря, медицинских отходов
· дезинфекция, мойка и деодорирование мусорного оборудования
Срок годности рабочих растворов средства 14 дней.
«Лизаксин-спрей»
– дезинфицирующее средство компании «Метрекс Рисерч Корпорейшн» США. В состав средства входят 17,2% изопропанола, 0,28% динзобутилфеноксиэтоксиэтилдиметилбензилхлорид аммония, а также регулятор рН, ГАВ и другие вспомогательные компоненты, обладающие чистящим и дезинфицирующим действием.
Средство «Лизаксин-спрей» обладает антимикробной активностью в отношении вирусов, грибов рода кандида. Средство активно разрушает на поверхностях биологические пленки, обладает хорошими моющими свойствами. «Лизаксин-спрей» не обладает местно-раздражающим и резорбтивным действием на кожу, сенсибилизирующим действием, оказывает слабое раздражающее действие при внесение в конъюнктиву глаза.
Средство «Лизаксин-спрей» предназначено для применения с целью очистки и дезинфекции различных твердых непористых поверхностей или предметов: поверхности медицинских приборов и оборудования.
Применение средства. Средство «Лизаксин-спрей» применяется для обеззараживания поверхностей и различных объектов способом орошения. Поверхности орошают средством до полного смачивания с расстояния 30 см. Расход средства составляет 40–50 мл на 1 м2
поверхности. Средство быстро высыхает, не оставляя следов на поверхностях. В некоторых случаях после дезинфекционной выдержки объекты протирают стерильными марлевыми салфетками.
Поверхности не загрязненные биологическими выделениями, орошают средством «Лизаксин-спрей» однократно с экспозиционной выдержкой 3 минуты.
Поверхности загрязненные биологическими выделениями, обрабатывают в 2 этапа: 1 этап – очистка поверхностей перед дезинфекцией. Распылить средство «Лизаксин-спрей» непосредственно на поверхность, которую необходимо очистить. Протереть поверхность чистой бумажной салфеткой для удаления грязи и биологических загрязнений. Выбросить салфетку в емкость для медицинских отходов для дальнейшей дезинфекции и утилизации. 2 этап – дезинфекция поверхностей после очистки. Распылить средство «Лизаксин-спрей» непосредственно на предварительно очищенную поверхность, тщательно смочить поверхность препаратом, дезинфекционная экспозиция 5 минут. Протереть поверхность чистой бумажной салфеткой. Выбросить салфетку в емкость для медицинских отходов для дальнейшей дезинфекции и утилизации.
Обработку поверхностей и объектов можно проводить в присутствии пациентов. При правильном использовании и при соблюдении нормы расхода защита глаз, рук резиновыми перчатками не требуется.
С целью профилактики ВБИ, плановая генеральная уборка проводится 1 раз в семь дней, согласно сестринскому стандарту «Генеральная уборка операционного блока, перевязочных, процедурных и других манипуляционных кабинетов, стерильной зоны ЦСО»
с поочередным использованием раствора «Ника-Полицид» и «БэбиДез Ультра».
«Ника-Полицид»
представляет собой прозрачную жидкость от прозрачного до желтого цвета со слабым характерным запахом; допускается в процессе хранения выпадения незначительного осадка. Срок годности рабочих растворов 14 суток.
Таблица 10. Приготовление рабочих растворов «Ника-Полицид»
| Концентрация рабочего раствора, %
|
Количество средства «Ника-Полицид» и воды, необходимое для приготовления рабочего раствора объемом:
|
| 1 л
|
10 л
|
| средство, мл
|
вода, мл
|
средство, мл
|
вода, мл
|
| 1,0 |
10,0 |
990,0 |
100,0 |
9900,0 |
| 1,5 |
15,0 |
985,0 |
150,0 |
9850,0 |
| 2,0 |
20,0 |
980,0 |
200,0 |
9800,0 |
| 3,0 |
30,0 |
970,0 |
300,0 |
9700,0 |
«БэбиДез Ультра»
представляет собой однородную прозрачную жидкость от бесцветного до светло-желтого цвета со специфическим запахом. Срок годности рабочих растворов 14 суток.
Таблица 11. Приготовление рабочих растворов «Ника-Полицид»
| Объекты обеззараживания
|
Концентрация рабочего раствора, %
|
Время обеззараживания, мин.
|
Способ обеззараживания
|
| Поверхности помещений Предметы обстановки, оборудование |
1,5 |
60 |
протирание |
| 3,5 |
30 |
орошение |
| Санитарно-техническое оборудование |
1,5 |
60 |
двукратное протирание или орошение с интервалом 15 мин. |
| 2,0 |
30 |
| 3,5 |
15 |
| Посуда без остатков пищи |
1,5*
|
60 |
погружение |
| 2,0 |
30 |
| Посуда лабораторная |
3,5 |
60 |
погружение |
| Белье, незагрязненное выделениями |
1,5*
|
30 |
замачивание |
| 2,0 |
10 |
| Белье, загрязненное выделениями |
3,0*
|
30 |
замачивание |
| 3,5 |
15 |
| Уборочный материал |
3,0*
|
60 |
замачивание |
| 3,5 |
15 |
| Уборочный инвентарь |
3,0*
|
60 |
протирание или погружение |
| 3,5 |
30 |
| Игрушки |
2,0 |
60 |
погружение, протирание, орошение |
| 3,5 |
30 |
| Вентиляционные камеры, системы кондиционирования воздуха |
2,5 |
60 |
орошение |
При проведении генеральных уборок с применением «Ника-Полицид» и «БэбиДез Ультра» и последующим взятием смывов на бакпосев с объектов внешней среды – все результаты смывов были отрицательными.
Для обеззараживания воздуха и поверхностей, в отделении используются настенные рециркуляторы УФ бактерицидные двухламповые с принудительной циркуляцией воздушного потока для обеззараживания воздуха помещений в присутствии людей РБ – 06 – «Я–ФП».
Особое значение в профилактике ВБИ имеет обработка рук: необходимо соблюдать все уровни деконтаминации рук. На посту отделения имеются локтевые дозаторы серии Sterisol
с жидким мылом, современным кожным антисептиком и кремом для рук.
Для обеспечения безопасной доставки биологических жидкостей в лабораторию, отделение оснащено укладкой-контейнерами. Для дезинфекции изделий медицинского назначения используются контейнеры ЕДПО.
Предстерилизационная очистка и стерилизация проводится в ЦСО ГУ РМЭ РКБ. Для стерилизации используются современные упаковочные материалы: крепированная бумага, комбинированная упаковка фирмы «Соджева»
.
Упаковки предназначены для упаковывания изделий медицинского назначения перед стерилизацией с целью сохранения стерильности этих изделий после стерилизации во время последующей их транспортировки и хранения до использования по назначению. Срок стерильности этих упаковок 1 год. Используются комбинированные упаковки в рулонах. Упаковки без складок – плоские предназначены для упаковывания небольших по толщине отдельных изделий, упаковки со складками – для упаковывания более объемных изделий и небольших наборов инструментов.
Стерильные упаковки:
- набор для катетеризации магистральных сосудов;
- набор для пункции плевральной полости;
- набор для пункции перикарда;
- набор инструментов для перевязки;
- набор для прошивания сосудов;
- набор для промывания ран;
- аппарат для определения ЦВД;
- перевязочный материал;
- дренажи;
- дыхательные контуры для ИВЛ;
- переходники.
Упаковка отвечает требованиям, предъявленным к медицинским стерилизационным упаковочным материалам:
- проницаемы для соответствующих стерилизующих средств;
- не проницаемы для микроорганизмов;
- сохраняют внешний вид;
- влагоустойчивы;
- закрытие их не трудоемко для персонала;
- легко поддаются утилизации путем сжигания.
Также используется для упаковки крепированная бумага. Срок стерильности 21 день. Она бывает различных размеров белого, зеленого и голубого цвета. Предназначена для упаковки крупных изделий и комплектов инструментов и хирургического белья. Различные цвета бумаг дают возможность проводить цветовое кодирование наборов стерилизуемых изделий, а также отличать внутренний и наружный слой упаковки, так как для упаковки используются два листа бумаги.В двойной крепированной упаковочной бумаге стерилизуются – аппарат Боброва, укладки для накрытия стерильных столов с инструментами и перевязочным материалом.
Для упаковки перчаток, шприцов Жане, мини-укладок и небольших наборов перевязочного материала используются крафт-пакеты фирмы «Винар», стерильность которых 20 дней.
Использование современной одноразовой стерилизационной упаковки имеет целый ряд преимуществ перед многоразовыми упаковками, в том числе увеличение срока сохранения стерильности до 1 года, либо 20 суток. Этот факт позволяет дольше сохранять изделие в рабочем состоянии и беречь от преждевременного обветшания текстильные материалы, таким образом, значительно сокращая затраты на их новое приобретение.
Для контроля эффективности стерилизации применяются термохимические индикаторы фирмы «Винар» серии «Стеритест»–П–132/20–02.
Режимы стерилизации
| Наименование индикатора
|
Режим стерилизации
|
Контрольные значения индикатора
|
| температура
|
время стерилизационной выдержки, мин.
|
давление водяного пара, МПа
|
температура
|
время
выдержки, мин.
|
| СТЕРИТЕСТ – П – 120/45 – 02 |
120+2 |
45+3 |
0,11+0,02 |
120 |
20 |
| СТЕРИТЕСТ – П – 132/20 – 02 |
132+
2 |
20+2 |
0,20+
0,02 |
130 |
7 |
Применение индикаторов позволяет обнаружить несоблюдение требуемых условий стерилизуемых изделий и упаковок, и тем самым предотвратить использование нестерильных изделий.
В бикс при видовой и целенаправленной закладке с трудностерилизуемыми изделиями – индикаторы помещаются не менее трех: один в середину изделия в центре бикса и два в середину изделий, находящихся у стенок.
Извлечение индикаторов СТЕРИТЕСТ – П из упаковок и изделий, прошедших стерилизацию, учет и интерпретацию результатов контроля проводит медицинская сестра, вскрывшая упаковку и готовящая материал к использованию.
Если красно-оранжевый цвет индикаторной метки изменился на темно-сине-фиолетовый, соответствующий цвету эталона или стал темнее его, то все требуемые условия стерилизации были соблюдены и в этом случае изделия считаются стерильными и подлежат использованию.
Если индикаторная метка хотя бы одного индикатора полностью или частично сохранила красно-оранжевый цвет, то все изделия, обработанные в данной упаковке, считаются непростерилизованными.
В отделении отработана система мероприятий по утилизации отходов согласно СаНПиН 2.1.7.728 – 99 «Правила сбора, хранения и удаления отходов лечебно-профилактических учреждений»
. Внедрены в практику алгоритмы сестринских манипуляций, стандарты инфекционной безопасности, в целях профилактики профессиональных заражений используется «Стандарт мер профилактики инфекций, представляющих значительную эпидемиологическую опасность для медицинского персонала при работе с кровью и биологическими средами».
Таким образом, в отделении созданы все условия для успешного лечения пациентов, профилактики ВБИ и профессиональных заражений.
Воздействие неблагоприятных факторов производственной среды на здоровье медицинской сестры-анестезиста
Безопасная больничная среда – самая актуальная и самая сложная проблема для медицинских работников, так как только она гарантирует врачам и медицинским сестрам снижение или отсутствие профессиональных заболеваний, т.е. сохранения здоровья. Однако сейчас заболеваемость специалистов сестринского дела в России – одна из самых высоких в мире. На сегодняшний день лечебно-профилактические учреждения оснащены сложным рентгеновским, радиологическим, электромедицинским и лазерным оборудованием, ультразвуковыми и сверхчастотными установками, медицинскими барокамерами.
Широко применяются в медицинской практике реанимации и интенсивной терапии радиоактивные вещества, высокоэффективные антибиотики, кортикостероидные и другие препараты.
С одной стороны, это способствует повышению эффективности лечения пациентов, а с другой – создает работникам медицинских учреждений такие условия труда, которые способствуют воздействию неблагоприятных факторов производственной среды на здоровье самих медицинских работников, в первую очередь медицинских сестер. Ведь их работа связана с уходом за пациентами, сбором необходимых материалов для проведения лабораторно-клинических исследований.
Факторами риска у медработников так же является постоянный контакт с лекарственными веществами, среди которых нередко используются биологически высокоактивные медикаменты, обладающие не только сильным терапевтическим, но и побочным аллергенным и токсическим действием. У медицинских сестер под влиянием биологически высокоактивных лекарственных препаратов могут возникать профессиональные заболевания. Наиболее опасен инъекционный метод, при котором лекарственный препарат может оказаться в виде аэрозоля в зоне дыхания медсестры. В органы дыхания персонала препараты могут попадать при контакте с медицинским инструментарием, при раздаче таблеток и растворов могут загрязняться кожные покровы. Клинические наблюдения за медицинскими работниками показали, что обнаруженные у них заболевания имели характерные аллергические формы, токсические проявления сопровождались дисбактериозом.
Причиной профессиональных аллергозов так же могут стать химические реагенты, дезинфицирующие и моющие средства, латекс, содержащийся в перчатках, одноразовых шприцах, инфузионных системах и т.д.
В настоящее время накоплено большое количество научных сведений о вредном влиянии анестетиков. Известно, что женщины наиболее подвержены риску заболевания. Установлено, что у лиц, подвергающихся профессиональному воздействию анестетиков, встречается так называемая триада: самопроизвольные аборты, аномалии новорожденных и бесплодие. Кроме того, опасны случаи повышенной заболеваемости раком, особенно лимфоидной ткани, лейкемии, психических расстройств и снижения интеллекта.
Высокая производственная нагрузка со стремлением компенсировать низкий заработок дополнительными дежурствами, обязательные дежурства, ночной режим работы, а так же ожидание осложнений в состоянии пациентов, требуют высокой функциональной активности организма и могут быть квалифицированны как ведущие патогенные профессиональные факторы. Кроме того, отягчающее влияние на здоровье работающих, оказывает контакт с умирающими пациентами, когда медработник не видит положительных результатов своих усилий по спасению пациента и нередко ощущает собственное бессилие. В результате развивается церебральные нарушения в форме невроза, сомато-висцеральные нарушения в виде гипертензии, стенокардии, язвенных поражений желудочно-кишечного тракта, либо сочетания тех и других.
Ведущими формами профпатологии являются гепатит В и туберкулез легких. Темпы роста заболеваемости туберкулезом медицинского персонала увеличились. Этому способствует неблагополучная эпидемическая обстановка по заболеваемости туберкулезом среди населения, в результате чего происходят более частые контакты с больными туберкулезом в ходе осуществления профессиональной деятельности.
Постоянно существует угроза заражения медицинских работников инфекционными заболеваниями, в том числе и особо опасными: ВИЧ-инфекция и вирусный гепатит. Общая инфицированность медицинских работников вирусным гепатитом В с парентеральным механизмом по Российской Федерации в среднем составляет 32,6%. Риск заражения возникает во время «аварий», проведении инвазивных процедур и при попадании биологических жидкостей пациента на слизистые оболочки и поврежденную кожу медицинского работника.
Стремительное нарастание числа ВИЧ-инфицированных россиян переводит проблему профессионального риска заражения ВИЧ медицинских работников из разряда теоретической возможности в разряд весьма актуальной опасности.
Внимание на проблему профессионального риска обратили сразу же после открытия вируса иммунодефицита человека. В 1984 г. в США появилось сообщение о заражении медицинского работника при проведении медицинской манипуляции ВИЧ-инфицированному пациенту. С тех пор накопились данные по сотням подобных случаев, и можно сделать уже некоторые первые выводы.
Заражение ВИЧ может произойти в следующих ситуациях:
· при нарушении кожного покрова;
· при попадании вируса на слизистые оболочки или поврежденную кожу;
· при длительном и / или контакте с большой поверхностью инфицированной крови, тканей или определенных тканевых жидкостей.
В основном заражения происходят при уколах инфицированными иглами и порезах во время хирургических операций. Хирурги, анестезиологи и ассистирующий им персонал – категория высокого риска заражения.
Другой частый источник инфекции – попадание инфицированного материала на слизистые оболочки. Поэтому наибольшее число заразившихся отмечается среди медицинских сестер: 65% случаев при случайных уколах и 56% случаев при контаминации слизистых оболочек.
Лабораторные и эпидемиологические исследования указывают на ряд факторов, влияющих на риск передачи ВИЧ при опасном профессиональном контакте.
Наиболее опасны:
· уколы иглой или порезы. Заражение происходит примерно в 0,3% случаев при повреждении кожного покрова иглой или другим инструментом. Это означает, что по статистике одно инфицирование приходится на 300 случаев случайных уколов;
· риск инфицирования после опасного контакта через слизистую оболочку глаз, носа или рта в среднем 0,1%;
· риск инфицирования после контакта с неповрежденной кожей оценивается менее чем 0,1%;
· риск заражения при опасном контакте превышает усредненную величину риска в 0,3%:
а) когда на приборах и инструментах имеются следы крови пациента;
б) когда проводятся процедуры и методики, при которых игла вводится непосредственно в вену или в артерию;
с) когда имеются серьезные повреждения и глубокие травмы;
д) когда имеется высокая концентрация ВИЧ в крови на последних стадиях ВИЧ-инфекции.
Принципы безопасности при работе с ВИЧ аналогичны принципам работы с другими опасными возбудителями инфекционных заболеваний, такими, например, как вирусный гепатит В и С. Один из главных принципов безопасной работы основан на том, что каждый больной может быть потенциальным носителем высокоопасных инфекционных возбудителей и источником инфекции. Поэтому необходимо обеспечить защиту кожи и слизистых медицинского персонала от попадания на них крови, слюны и других жидкостей потенциального вирусоносителя.
В связи с этим следует использовать:
1) индивидуальные средства защиты: перчатки, халаты, фартуки, маски, защитные очки, экраны для лица;
2) резиновые латексные перчатки:
3) маски, защитные очки, экраны для лица:
4) безопасные технологии для выполнения процедур с наименьшим риском:
- не надевать колпачки на использованные иглы, не разбирать шприцы до дезинфекции, использовать безопасные самозачехляющиеся иглы;
- при наложении швов применять иглодержатели;
- проявлять особую осторожность при манипуляциях с иглами и режущими предметами, чтобы избежать повреждения кожных покровов;
- передавать все острые инструменты в ходе операции через промежуточный лоток;
- загрязненные режущие и колющие инструменты помешать в жесткие влагонепроницаемые контейнеры;
- контейнере использованными режущими и колющими инструментами перемещать только закрытым;
- для забора и транспортировки проб крови использовать вакутейнеры, предотвращающие контакт с кровью пациента;
- следить за дезинфекцией и правильной стерилизацией оборудования и инструментов;
- соблюдать правила обработки рук после контакта с пациентами;
5)не допускать к работе с пациентами персонал с экссудативными проявлениями на коже;
6)в случае контаминации кожи и слизистых провести профилактические мероприятия.
При возникновении аварийной ситуации из-за случайного парентерального введения ВИЧ-инфицированной крови при порезе или уколе рекомендуется:
1)выжать кровь из раны;
2)раны и участки кожи, находившиеся в контакте с кровью или другими жидкими тканями, должны быть вымыты водой с мылом и обработаны 70% этанолом.
Слизистые, на которые попал вируссодержащий материал, промыть водой. Для обработки слизистой оболочки глаз использовать 30% раствор сульфацила натрия. Полость рта обрабатывается свежеприготовленным раствором перманганата калия или этанолом 70%, после полоскания не глотать.
Максимально быстро принять антиретровирусные препараты не позднее 36 ч после аварийного случая. Желательно сразу в течение первых минут. Показано, что критически важными являются 1–2 часа.
Об аварийном случае необходимо известить администрацию учреждения, провести расследование в соответствии с Постановлением Правительства РФ №558 от 03.06.1955 г. и составить «Акт о несчастном случае на производстве»
по форме Н-1.
Значительный процент в структуре профессиональной заболеваемости медицинских сестер составляет травматизм при выполнении своих обязанностей. Речь идет о перемещении пациентов, передвижении тяжелого оборудования, переноске тяжестей. Кроме того, сестры часто трудятся в вынужденной позе, в первую очередь стоя. Все это требует больших физических усилий, часто в экстремальных условиях, и зачастую ведет к травматизации, к заболеваниям опорно-двигательного аппарата. До настоящего времени труд медицинских работников в России мало механизирован. «Боль в спине» у медсестер сегодня носит массовый характер, а состояние их здоровья приобретает все большую биологическую и социальную значимость, определяет качество их труда и качество жизни.
Медицинские работники в своих ЛПУ не получают должной медицинской помощи, а поэтому занимаются в большей части самолечением.
С учетом вышеизложенного можно сделать вывод, что условия и характер труда медицинских работников заслуживает пристального внимания руководителей здравоохранения в плане сохранения здоровья и предупреждение их возможных заболеваний.
В целях профилактики профессиональной заболеваемости у медицинских работников рекомендуется:
· Соблюдать требования, изложенные в «Санитарных правилах и нормах устройства, оборудования и эксплуатации больниц, родильных домов и других лечебных стационаров»
· Соблюдать требования санитарно-эпидемиологических правил СП 3.1.958–99 «Профилактика вирусных гепатитов. Общие требования к эпидемиологическому надзору за вирусными гепатитами»
· Проводить обязательные медицинские осмотры в соответствии с приказом №90 от 14.03.95 г. «О порядке проведения предварительных и периодических медицинских осмотров работников и медицинских регламентах допуска к профессии».
В целях профилактики туберкулеза принять к исполнению требования Федерального закона от 18.06.2001 г. №77-ФЗ «О предупреждении распространения туберкулеза в Российской Федерации». Приказ Минздрава РФ от 30.12.1999 г. №459 «О мерах по совершенствованию охраны труда в организациях здравоохранения»
· Необходимо своевременно и качественно проводить с работниками инструктаж по охране труда, профилактике профессиональной безопасности
· Обеспечить всех работников санитарно-технической одеждой, спецодеждой, средствами индивидуальной защиты
· Необходимо изменить менталитет, активно относиться к сохранению здоровья. Ведущую роль здесь должны сыграть изменения в системе образования, предусматривающие обучение медицинских работников по укреплению здоровья
· Удовлетворение нуждающихся медработников в оздоровительном, в том числе санаторно-курортном лечении, обеспечение путевками
· Организация центров восстановительного лечения для медицинских работников.
Только здоровые сотрудники смогут качественно и профессионально оказывать медицинские услуги населению.
Нравственно-психологический аспект профессиональной деятельности медицинской сестеры-анестезиста
На медицинских сестер возложен огромный общественный долг – забота о сохранении здоровья людей и возвращении в строй заболевших, т.е. им поручено физическое здоровье и жизнь человека. Взаимоотношения медицинских сестер с пациентами в отделении реанимации и интенсивной терапии имеют свои особенности. Пациенты, поступающие сюда, как правило, находятся в тяжелом состоянии. Уже сам факт срочной госпитализации большинству пациентов наносит большую психическую травму, вызывает серьезные опасения за жизнь, кажущееся или действительное крушение жизненных планов и надежд. Слово «реанимация» часто действует на больных устрашающе. Кроме того, моральные переживания у них нередко сочетаются с тяжелыми физическими страданиями.
Термин «медицинская деонтология» ввел в здравоохранение и раскрыл его содержание известный хирург Н.Н. Петров
. В книге «Вопросы хирургической деонтологии» он определяет понятия этики и деонтологии следующим образом: этика, по его мнению, рассматривает вопросы, связанные с личными качествами врача и медицинской сестры, их моральным обликом, а медицинская деонтология касается этических норм выполнения медработниками своих профессиональных обязанностей. Иными словами, под этикой следует понимать учение о нравственности медработника и нормах его поведения, что же касается медицинской деонтологии, то это – учение о должном поведении медицинского работника в процессе оказания им медицинской помощи. Исходя из этого, медицинскую деонтологию следует рассматривать как часть медицинской этики.
Выдающаяся роль в определении основных проблем медицины принадлежит основоположнику научной медицины древнегреческому врачу Гиппократу
. Идеи, изложенные им в знаменитой «Клятве», в книгах «О враче», «О благоприличном поведении» и др., не утратили своей актуальности и в наши дни. Лучшие представители мировой медицины считали себя наследниками нравственных принципов этого величайшего врача древности. Современно звучат и сейчас слова, сказанные великим древнегреческим врачом: «Я направлю режим больных к их выгоде сообразно с моими силами и моим разумением, воздерживаясь от причинения всякого вреда и несправедливости… В какой бы дом я ни вошел, я войду туда для пользы больного, будучи далек от всего намеренного, неправедного и пагубного… Что бы при лечении, а также и без лечения, я ни увидел или ни услышал касательно жизни людской из того, что не следует когда-либо разглашать, я умолчу о том, считая подобные вещи тайной».
Отечественная медицина, начиная с древнейших времен и до наших дней, всегда утверждала высокие нравственные принципы как непременную основу всей врачебной деятельности.
Одним из первых отечественных врачей, отметивших особое значение нравственных принципов во врачебной деятельности, был Данила Самойлович
, который подчеркивал, что сама сущность медицинской деятельности предполагает обязательное наличие в характере врача и медицинской сестры таких нравственных качеств, как искренность
, правдивость
, отзывчивость
, простота
. Он страстно клеймил скупость и жадность, считая их наибольшим позором для медика, призывал своих многочисленных учеников быть милосердными, сочувствующими, любить своего ближнего, как самого себя. Пропагандистом нравственных принципов в отечественной медицине был известный врач М.Я. Мудров
– основоположник отечественной клинической медицины. В своих работах «Слово о благочестии и нравственных качествах гиппократова врача» и «Слово о способе учить и учиться медицине практической или деятельному врачебному искусству при постелях больных» М.Я. Мудров на целую эпоху опередил своих современников, например, в понимании роли психологического воздействия врача на больного. До него никто так образно не писал о «…душевных лекарствах, которые врачуют тело. Они почерпаются из науки мудрости, чаще из психологии. Сим искусством печального утешишь, сердитого умягчишь, нетерпеливого успокоишь, бешеного остановишь, дерзкого испугаешь, робкого сделаешь смелым, скрытого откровенным, отчаянного благонадежным. Сим искусством сообщается больным та твердость духа, которая побеждает телесные боли, тоску, метание и которая самые болезни тогда покоряет воле больного».
Дальнейшему развитию нравственных принципов во многом способствовали взгляды выдающегося русского терапевта С.П. Боткина
, презиравшего невежество и самомнение, требовавшего от медицинских работников скромности. Он акцентировал внимание на том, что для того, чтобы быть хорошим врачом, «необходимо иметь истинное призвание к деятельности практического врача, чтобы сохранить душевное равновесие при различных неблагоприятных условиях его жизни, не впадая при неудачах в унынье или самолюбование при успехах. Нравственное развитие врача-практика поможет ему сохранить то душевное равновесие, которое дает ему возможность исполнить священный долг перед ближним и перед родиной, что и будет обусловливать истинное счастье его жизни». Именно С.П. Боткин первым в отечественной медицине поставил вопрос о необходимости создания своеобразного нравственного кодекса русского врача.
Наиважнейшая проблема современной медицинской этики состоит в том, что охрана здоровья должна быть правом человека, а не привилегией для ограниченного круга лиц, которые в состоянии себе ее позволить. Сегодня, как впрочем, и ранее, медицина не идет по этому пути. Однако эта норма как нравственное требование должна лежать в основе профессиональной деятельности медицинского работника, которому по роду своей профессии приходится взаимодействовать с большим количеством совершенно разных людей, и каждый из них должен рассматриваться как равный в том, что связано с его достоинством, свободой, индивидуальностью.
Интересы здоровья требуют правды в помыслах, словах, поступках каждого человека, особенно во взаимоотношениях медика и больного. Большинство больных откровенно, точно, правдиво рассказывают об истории развития, динамике проявления своей болезни, душевном состоянии, об интимной, семейной жизни, нравственно-психологическом климате и профессиональных вредностях. Конечно, субъективные психологические реакции больного при этом могут быть чрезвычайно вариабельными, от адекватно позитивных до неадекватных, негативных, обостренных, злобно-раздражительных. Редко больные расценивают педантичность медицинских работников в общении с ним как недозволенное, а то и жестокое равнодушие, и любопытство как бестактность и бесцеремонность. Чаще стремятся более искренне информировать врача, доверительнее рассказывать о себе ему, чем любому другому человеку. Мотивы к добросовестному откровению очевидны и больной отчетливо осознает: сведения, которые стремится получить от него врач, послужат надежным фундаментом правильного диагноза, верного определения компенсаторных возможностей защитных сил организма и назначения обоснованного лечения. Однако некоторые пациенты искажают информацию ненамеренно, подсознательно из-за неопытности, застенчивости, стыдливости, боязни медицинской «агрессии» при исследовании и лечении, а также в связи со скрытым, типичным течением болезни. Особую группу составляют лица низкой культуры – аморальные, лживые, корыстные, алчные, симулянты и т.д.
Начавшаяся в 60-е гг. научно-техническая революция позволила медицине сделать стремительный рывок. Появились новые мощные лекарственные средства, новые диагностические лечебные установки и приборы, появилась возможность пересаживать органы и ткани, искусственно оплодотворять женщин, страдающих бесплодием, лечить генетические болезни и реанимировать человека. Все это потребовало пересмотра принципов медицинской этики. Для нее было предложено новое название – биоэтика
. Этот термин ввел в 1971 г. В. Поттер, понимая биоэтику как «науку о выживании и улучшении условий жизни», как дисциплину «определяющую меру ответственности тех, кто принимает решение о выборе метода лечения и о применении научных знаний на практике». Международная ассоциация биоэтиков, созданная в 1991 г., дает следующее определение: «Биоэтика – это учение о социальных, правовых и этических последствиях, связанных с применением новых биомедицинских технологий». Биоэтика не отрицает норм и принципов общечеловеческой и медицинской этики и деонтологии – своих предшественников, наоборот, обращаясь к ним, она поднимает на новую высоту вопрос о правах человека, в том числе о праве на адекватную медицинскую помощь, каким бы тяжелым недугом ни страдал человек. Она защищает пациента от зла, которое мог бы причинить медицинский работник, вооруженный новыми технологиями. Помимо закона «не вреди», требует соблюдения принципов справедливости и правдивости. Наряду с этим биоэтика подчеркивает зависимость здоровья человека от окружающего мира и должна научить врача, медсестру, фельдшера, не только самим жить в гармонии с этим миром, но и помочь человечеству передать этот мир в сохранности грядущим поколениям. В условиях новых медицинских технологий биоэтика позволяет не только использовать достижения научно-технического прогресса на благо человека, но и предупредить практического врача, ученого медика, среднего медработника о недопустимости нанесения вреда человеку, его потомству, окружающему миру, заставляя испытывать «благоговение перед жизнью».
Очень трудной задачей для медицинской сестры является поведение у постели тяжелобольного.
В связи с этим трудно переоценить роль медицинской сестры, длительно остающейся наедине с такими больными, в создании благоприятного психологического климата в палате, укреплении веры больных в свои силы и всегда живущей в них надежды на выздоровление.
Между тем в отделениях интенсивной терапии, оснащенных разнообразной и все усложняющейся диагностической аппаратурой, при определенных условиях создается опасность ослабления непосредственных контактов медицинского персонала с больным. Внимание к приборам и аппаратуре иногда заслоняет личность больного и его переживания. Сейчас все чаще говорят об опасности техницизма, «дегуманизации» и «деперсонализации» медицины. Иногда даже забывают просто по-человечески поговорить с больным, ободрить его. Известный терапевт В.
X
. Василенко
шутливо заметил, что иногда ленты многочисленных графических методов оплетают медицинских работников, «как змеи Лаокоона и его сыновей». Тяжело больному человеку нельзя дать понять, что состояние его безнадежно. В этом отношении не лишен основания афоризм: «Нет безнадежных больных, есть безнадежные врачи».
При установлении контакта необходимо понять переживания больного и сочувственно принять их. Большое значение имеет готовность медицинского работника к состраданию. Сочувственный отклик на жалобы больного, стремление по возможности облегчить его болезненные переживания порой оказывают не меньшее лечебное действие, чем назначение медикаментозных средств, и вызывают горячую благодарность со стороны пациентов. Иногда важно просто выслушать больного, но не формально, а с элементами эмпатийного участия, соответственно реагируя на услышанное. Умение слушать является одним из важных свойств хорошего медицинского работника. Умение выслушать больного помогает получить самую необходимую информацию о больном. Кроме того, во время беседы больной успокаивается, снимается его внутренняя напряженность.
В отделении интенсивной терапии больные должны всегда встречать доброжелательное, вежливое и тактичное отношение. Все медицинские манипуляции нужно выполнять с «мягкой настойчивостью», уверенно, без тени растерянности и испуга в глазах, какая бы обстановка ни возникла.
Отношение среднего медицинского работника к больному всегда должно быть источником положительных эмоций. Конечно, неприемлемо и стандартное, «дежурное» успокоение без учета личности, возраста, состояния, общей культуры больного. То, что достаточно для психотерапии одному больному, у другого может вызвать лишь недоверие и раздражение. Особенно болезненно многими тяжелобольными воспринимается неоправданный и недостаточно аргументированный оптимизм. В таких случаях нужно с должным тактом и осторожностью ориентировать больного на то, что заболевание достаточно тяжелое и потребует продолжительного лечения. При этом всегда следует подчеркнуть благоприятный прогноз болезни.
Всегда нужно помнить, что больные остро воспринимают любые выражения и отдельные слова относительно их болезни и состояния. Вот почему нужно избегать произносить у постели больного непонятные для него профессиональные термины и суждения. Служебные разговоры следует вести за пределами палаты. Напротив, больному бывает полезно услышать о положительных изменениях в его состоянии, благоприятных сдвигах в объективных данных и даже результатах некоторых анализов. Следует помнить, что больной внимательно следит не только за содержанием разговора, касающегося его заболевания, но также обращает внимание на мимику, жестикуляцию и интонацию, сопровождающие беседу. Поэтому врач и сестра должны быть в некоторой мере актерами, умеющими убедительно внушить больному нужную информацию.
Большое эмоциональное и деонтологическое значение имеют правильная и четкая организация и порядок в палате интенсивной терапии. Наряду с чуткостью и внимательностью к больным должны иметь место умеренная строгость и постоянная четкость в работе. Деловитость и уверенность медицинской сестры также оказывают благотворное влияние на психику больного, порождают уверенность, что он правильно лечится. Непомерная мягкость так же вредна, как и неоправданная суровость.
Дежурная медицинская сестра должна ограждать палату интенсивной терапии от излишних посетителей, в том числе и из числа медицинского персонала, так как больные устают от однотипных вопросов, а нередко они вызывают у астенизированных больных раздражение. Как правило, родственники и другие посетители к таким больным не допускаются. В тех случаях, когда делается исключение, врач или медицинская сестра должны разъяснить посетителю, каких тем не следует касаться в разговоре. Бывают случаи, когда посетители сообщают больным печальные или раздражающие их новости, что может резко ухудшить их состояние.
Медицинская сестра в отделении интенсивной терапии круглосуточно находится рядом с пациентами. Она должна не только внимательно следить за их состоянием, но и активно интересоваться их самочувствием, их нуждами и быть всегда готовой своевременно обеспечить необходимую помощь. Очень хорошо, если больные ждут и желают прихода медицинской сестры.
Чуткость, человечность, простота в обращении, знание дела – вот залог подлинного профессионализма медицинского работника. Это и составляет суть этики и деонтологии медицинской сестры отделения интенсивной терапии.
Выводы
1. Научно-технический прогресс и современные медицинские технологии обязывают сестру-анестезиста быть в курсе всего нового в области анестезиологии и реанимации, хирургии и терапии, знать нормативные акты в области асептики, стерилизации, обслуживания аппаратуры, ухода за пациентами.
2. На стандартные функции сестры накладываются дополнительные требования, связанные с разработкой и совершенствованием новых методик проведения различных манипуляций.
3. Для медицинской сестры главным условием достижения общей цели в сложной, многопрофильной деятельности является профессиональная подготовка, соответствующая профессиональная компетентность.
4. Внедрение в повседневную работу новых медицинских технологий обусловило изменение труда медицинской сестры. Потребовалось освоение специальной современной аппаратуры, приобретение навыков при подготовке и работе с новыми расходными материалами, использование современных дезинфектантов.
5. Внедрение современных принципов ухода за внутрисосудистыми катетерами в практическую деятельность лечебных учреждений, разработка общепринятых стандартов позволит существенно снизить частоту осложнений, связанных с катетерассоциированной инфекцией.
6. В своей работе сестры отделения анестезиологии и реанимации в согласии с этическим кодексом медсестры России следуют принципам этики и деонтологии партнерства, конфиденциальности, индивидуального подхода к пациентам и уважительного отношения к личности.
Библиография
1. Абубакиpова А.М., Кулаков В.И., Баpанов И.И. Аутодоноpство в акушеpстве и гинекологии // Акушеpство и гинекология. – 1996. – №2. – С. 6–7.
2. Андреева П.С., Френзель А.А. Неотложная помощь в терапии и хирургии. – Ростов-на-Дону: Феникс, 1999. – 267 с.
3. Баpкаган З.С. Узловые вопpосы комплексной теpапии остpого и подостpого ДВС-синдpома // Вестник интенсивной теpапии. – 1992. – №1. – С. 11–17.
4. Бахман А., Костюченко А.Л. Искусственное питание больных: справочное руководство по энтеральному и парентеральному питанию. – М.: БИНОМ, 2001. – 193 с.
5. Бояринов Г.А. Анальгезия и седация в интенсивной терапии. – Н. Новгород: НГМА, 2007. – 112 с.
6. Брико Н.И. Контроль внутрибольничных инфекций. – М.: Русский врач, 2002. – 96 с.
7. Ведение больных общехирургического профиля в послеоперационном периоде/ Т.П. Макаренко, Л.Г. Харитонов, А.В. Богданов. – 2-е изд., перераб. и доп. – М.: Медицина, 1989. – 352 с.
8. Гельфанд Б.Р. Анестезиология и интенсивная терапия. – М.: Медицина, 2006. – 576 с.
9. Гордиенко Е.А., Крылов А.А. Руководство по интенсивной терапии. – Л.: Медицина, 2007. – 320 с.
10. Городецкий В.М. Тpансфузиологические аспекты интенсивной теpапии остpой кpовопотеpи. – В кн.: Hовое в тpансфузиологии. – Оpел, 1994. – Вып.5. – С. 6–12.
11. Гуменюк Н.И., Киркилевский С.и. Инфузионная терапия. – М.: Медицина, 2004. – 208 с.
12. Еpофеев В.В., Бутpов А.В., Шаpма Б.P. Оптимизация антибактеpиальной теpапии у больных в отделении pеанимации // Вестник интенсивной теpапии. – 1995. – №2. – C. 37–41.
13. Жизневский Я.А. Основы инфузионной теpапии. – Минск: «Вышэйшая школа, 1994. – 288 с.
14. Заболотских И.Б. Послеоперационная тошнота и рвота. Механизмы, факторы риска, прогноз и профилактика. – М.: Практическая медицина, 2009. – 96 с.
15. Зильбер А.П., Шифман Е.М. Акушерство глазами анестезиолога. – М.: Медицина, 1997. – 397 с.
16. Иваницкая Л.П., Носик Д.Н., Бибикова М.В. Социальные проблемы и новые подходы к профилактике и лечению ВИЧ-инфекции и СПИДа // Вестник Российского гуманитарного фонда. – 1999. – №4. – С. 149–157.
17. Инфекционный контроль в хирургии / А.А. Шалимов, В.В. Грубник, А.И. Ткаченко и др. – Киев, 2001. – 182 с.
18. Кампф Г. Гигиена рук в здравоохранении. – Киев: Здоров`я, 2005. – С. 203–222.
19. Кассиль В.Л. Методы и pежимы искусственной вентиляции легких у больных с длительной комой и в период выхода из нее // Вестник интенсивной теpапии. – 1993. – №1. – С. 43–46.
20. Клигуленко Е.Н. Интенсивная терапия кровопотери. – СПб.: Гиппократ, 2004. – 145 с.
21. Колесниченко А.П. Острый ДВС-синдром при критических состояниях в акушерско-гинекологической клинике. – М.: СпецЛит, 2008. – 110 с.
22. Корячкин В.А. Интенсивная терапия угрожающих состояний. – М.: Медицина, 2002. – 288 с.
23. Корячкин В.А. Интубация трахеи. – М.: Медицина, 2004. – 288 с.
|